Chronic hypertrophic discoid lupus erythematosus mimicking sqamous-cell neoplasia
Translated title (es): Lupus eritematoso crónico discoide hipertrófico simulando precursor de neoplasia de células escamosas
Mercedes Lidia Hassan1, Graciela Fátima Sanchez2, Ignacio Luis Calb2, José Gabriel Casas3
1Profesor Titular consulto de Dermatología de la Universidad de Buenos Aires, Ex Jefe de División Dermatología del Hospital JM Ramos Mejía, Buenos Aires, Argentina, 2Dermatopatólogo Universitario, Universidad de Buenos Aires, Buenos Aires, República argentina[3] Profesor Titular consulto de Patología de la Universidad de Buenos Aires, Ex Jefe de Patología del Hospital Alemán y Hospital Británico de Buenos Aires, Argentina
ABSTRACT
Introduction: Cutaneous Hypertrophic Lupus Erythematosus (CHLE) is a rare variant Of Chronic Discoid Lupus Erythematosus (CDLE) that is characterizated for the involvement of sites of the previous lesions, specially the face, with hyperkeratotic, elevated borders and crusted and erosive centers, refractories to therapy, that simulates epidermal neoplasias. The histopathological aspect was almost confusing due to the presence of atipias, loss of polarity of keratynocites, basal membrane interruption and heavy band of basal and dermic infiltrates of lymphocytes. Local treatment with potent corticosteroids was found it made up the involution of lesions, that had been presumed neoplastic in nature.
Material and Methods: Clinical history,follow-up and outcome of a case.
Results: We present a 69 year-old female patient with a 16 year-history of CDLE. After systemic treatment with cloroquine remained without cutaneous lesions until development of hypertrophic CDLE lesions in the previously affected skin. These lesions become worse with the use of tachrolimus topic and exhibited the aspect actinic keratosis-like in the three biopsies performed. Thereafter local Imiquimod induced its clinical tumoral aspect. Immunohistochemic with CD123 identificates some dendritic plasmocitoid cells in the upper dermis and dermoepidermal limit, althoug not too prominent. Only after the use of local high potency corticosteroid treatment the lesions were completely resolved and the patient remained asymptomatic for one year long, until present.
Conclusion: The relevance of topic clobetasol response in the differential diagnosis of HCDLE vs actinic keratosis/squamous neoplasia, which made up the complete resolution of cutaneous lesions and avoid aggressive surgical behaviour.
Key words: Cutaneous hypertrophic Lupus erythematosus; Hypertrophic Discoid Lupus erythematosus
RESUMEN
Introducción:El Lupus eritematoso crónico discorde hipertrófico (LECDH) es una rara variante del Lupus eritematoso crónico discoide (LECD) caracterizada por aparecer en sitio de lesiones previas, especialmente en la extremidad cefálica, con lesiones hiperqueratósicas, con borde elevado y centro erosivo y costroso, resistentes a la terapéutica, que simulan neoplasias epidérmicas. La histopatología contribuye a esta confusión por la existencia de hiperqueratosis, atipías, pérdida de polaridad de los queratinocitos e interrupción de la membrana basal por un denso infiltrado de linfocitos. El tratamiento con corticoides locales puede ser definitorio, ya que logra la regresión de las lesiones, presuntamente neoplásicas o preneoplásicas.
Material y Método: Historia clínica y seguimiento de un caso clínico.
Resultados: Se presenta una paciente femenina de 69 años,argentina, portadora de un LECDH que, tras 16 años de tratamiento sistémico con cloroquina y ya libre de lesiones cutaneas activas, desarrolla este tipo de lesiones en algunos sitios de afectación previa. Las mismas empeoran notablemente con el uso de tacrolimo tópico primero, e imiquimod después, con aspecto clínico erosivo y costroso, y diagnóstico de queratosis actínicas en las tres tomas biópsicas efectuadas. La tinción con CD123 identifica algunas células dendríticas plasmocitoides en la dermis superior y límite dermoepidérmico, sin ser prominentes. El uso de clobetasol local logra la resolución de las mismas.
Conclusiones: Se destaca la importancia de la aplicación local de corticoides para efectuar el diagnóstico diferencial entre HCDLE y queratosis actínica/carcinoma de células escamosas, relevante para descartar una conducta quirúrgica agresiva.
Palabras Clave: Lupus eritematoso crónico discoide hipertrófico
INTRODUCCIóN
El Lupus Eritematoso Crónico Discoide (LECD) es una forma clínica del Lupus eritematoso, caracterizada por lesiones cutáneas eritematosas, con atrofia,escama, telangiectasias y discromía. En un porcentaje variable estas lesiones se ubican sólo en cabeza, cuello y cuero cabelludo (LECD fijo), o afectan mayor superficie (LECD extendido). El riesgo de evolucionar a LES en los que se inician como LECD se ha estimado en 17 a 30% y en el LES habrían lesiones discoides en el 8 a 28% de los casos[1].
La forma Hipertrófica (LECDH) es rara, constituye aproximadamente el 2% de LECD y fue descripta por Paul Esnard Bechet en 1940 con esa denominación inicial, a la que luego denominó “Lupus Eritematoso Hipertrófico y Profundo” [2,3].
Años después, otros autores señalaron la característica hipertrófica, proliferativa y atípica de las lesiones epidérmicas en la microscopía, y describieron pacientes que provenían de una cirugía micrográfica de Mohs previa, sin haber hallado tumor alguno para ser extirpado [4]. Estas observaciones adquieren interés actual, ya que, si bien es aceptado que el LECD puede preceder y favorecer el cáncer cutáneo, según ellas el LECDH tambien puede simularlo, y lo más importante, puede requerir otra terapéutica menos agresiva, que debiera ser intentada antes de la cirugía.
Presentamos una paciente que padece LECDH con compromiso cutáneo exclusivo desde hace 16 años, con seguimiento y tratamientos locales y sistémico con cloroquina y fotoprotección que, tras permanecer sin lesiones durante años, presenta otro tipo de lesiones, clínica e histológicamente compatibles con lesiones preneoplásicas, que empeoran notablemente con tratamiento orientado hacia ese diagnóstico (queratosis actínicas) y mejoran notablemente con el uso de corticoides locales.
CASO CLINICO
MM, 69 años, médica,viuda,argentina, enviada por reumatólogo en 1998 (55 años).
Antecedentes Personales: No tuvo embarazos, actualmente menopáusica. HTA transitoria en noviembre del 2000 (trae RMN de cerebro por ACV transitorio).
Antecedentes Familiares: Prima hermana fallecida padeció LES desde los 20 años.
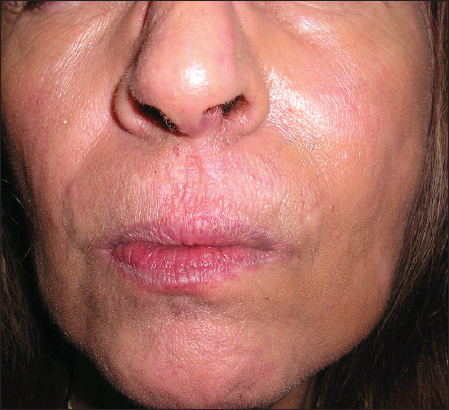
Examen Físico: Consulta en el 2003 (59) presentando Livedo reticular moderado y extendido y alopecia difusa. Lesiones hiperqueratósicas en labio superior, eritemato- escamosas con costra, telangiectasias y pigmentación en mejillas.
Laboratorio: Se registran fuera de lo normal Acps ANA Ho 1/320, Acps anti- fosfolípido β2 GP1 IgG 14.5 (dudoso),eritrosed. 8mm e hipercolesterolemia.
Estudios complementarios: Ecodoppler arterial de vasos cuello sp, ecografia renal s/p., doppler cardíaco: s/p. Biopsia 1998 de piel de cara: LECD (Dr.I: Calb).
Tratamientos previos: Inicialmente se indicó cloroquina 100, Deflazacort 7,5 mg/día, isotretinoina 20 mg, protector solar, vit A ácida 0.025 local que produjo eritema, erosión y ardor, interrumpido al mes por piel seca,fisuras, y escamas. No toleró talidomida.
En septiembre del 2003 prueba tacrolimo 0.03% y cloroquina logrando estar en un mes libre de lesiones. En el 2012 consulta de control SIN LESIONES (Fig. 1) con Cloroquina 100 mg/dia.
Motivo de consulta actual (febrero 2013) aparecen nuevas lesiones de igual característica y mayor tamaño distribuídas en mejilla derecha, labio superior e inferior, (Fig. 1a) que no mejoran (empeoran) con el uso de tacrolimo 0.1% local (Fig. 1b).
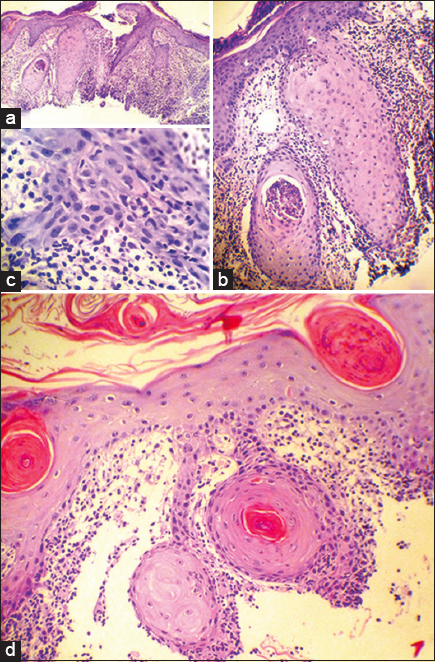
Todas las determinaciones de acps resultan ser negativas, salvo ANA 1/160. Se realiza una 1er biopsia marzo 2014: “Queratosis actínica hipertrófica” (Foto 2a) Tratamiento: Imiquimod 5% crema local 5 días por semana, luego tres.Se advierte empeoramiento notable con ulceración, costra necrótica en labio, mayor tamaño, eritema y descamación (Fig. 1c).
2da Biopsia abril 2014 N°14-03424 (mejilla) Queratosis actínica hipertrófica. 1-Las secciones semiseriadas muestran en la epidermis acentuada hiperqueratosis, paraqueratosis, acantosis, pérdida de la polaridad celular, queratinocitos atípicos,y en la dermis superficial linfocitos en banda y elastoidosis actínica (Figs. 2b – 2d).
2- labio: queratosis actínica. Las sesiones hp semiseriadas muestran epidermis con paraqueratosis, atipías de queratinocitos basales y suprabasales y en la dermis superficial linfocitos en banda subepidérmica y elastoidosis actínica.
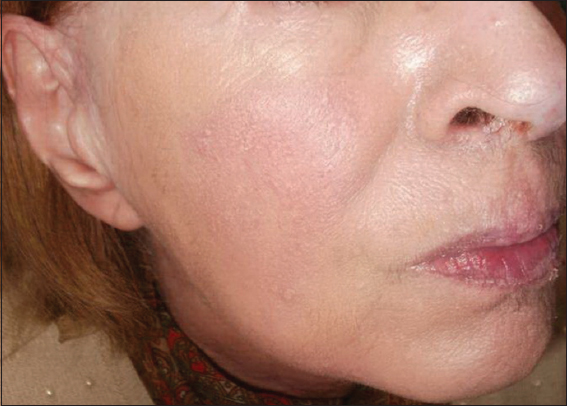
Tratamiento: Se consulta para método de Mohs, o criocirugía en las lesiones más chicas. En el interín se intenta clobetasol (crema) local, dos veces por día. Mejoría a las dos semanas y cuatro semanas, apreciando sólo eritema y leve descamación en un sector de la periferia de la lesión de la mejilla izquierda. Labios sin costra ni erosión. Intenta nuevamente tacrolimo tópico logrando nuevo empeoramiento, por lo que reanuda clobetasol local logrando rápida mejoría y casi desaparición de las lesiones hasta la actualidad (Fig. 3).
Se obtuvo el consentimiento informado del paciente.
Antes del estudio, el paciente dio consentimiento escrito para el examen y la biopsia, tras haber sido informado sobre el mismo y el objetivo de éste.
DISCUSION
Bechet en 1940 presenta un paciente discutido en un ateneo de la Sociedad de Dermatología de Nueva York. Da el nombre de Lupus Eritematoso hipertrófico a la lesión localizada en labio inferior y borde bermellón, de bordes elevados, centro deprimido o cribiforme que evoluciona a costra y es diagnosticada histológicamente como Lupus eritematoso. Refiere que ha observado en otros casos que deja cicatriz importante con pérdida de sustancia y que, afortunadamente es una forma poco común[2]. En 1942 en la misma revista describe el “LE hipertrófico y profundo”,que se inicia igual y avanza a la hipodermis (citado por Ottani en 1977) quien presenta un caso más parecido al nuestro, con lesiones en cuero cabelludo y cuello,con costras y escamas adherentes en el centro. La histología demuestra afectación inflamatoria severa de la epidermis y la interfase.,pero responde al tratamiento antimalárico [3].
Más recientemente otros autores (dermatólogos y patólogos) presentan otros casos, haciendo referencia a la descripción original y unos pocos señalan otras características como: las atipias e hiperplasia de la epidermis, la respuesta a los corticoides locales, y la falta habitual de compromiso sistémico, señalando el diagnóstico diferencial con las neoplasias escamosas [4–7]. Las lesiones son hiperqueratósicas, verrugosas,en áreas de fotodaño generalmente. A veces atróficas cribiformes en el centro con bordes indurados. Otras desarrollan pápulas hiperqueratósicas con tapones córneos en el centro,que remedan en su aspecto clínico e histopatológico el queratoacantoma.
y han sido descriptas en sitios de lesiones previas discoides. Responden a retinoides y esteroides tópicos a diferencia de las neoplasias escamosas. Generalmente este lupus no tiene compromiso sistémico. Las lesiones frecuentemente presentan atipía reactiva escamosa y pueden simular otras lesiones cutáneas escamoproliferativas. Recientemente por inmunohistoquímica se ha demostrado presencia de abundantes células CD123 +(cel dendríticas plasmocitoides) que no se hallan en las queratosis actínicas y son útiles para el diagnóstico diferencial [4].
En un estudio hp de 14 casos de Daldon, todos presentaron atipia de queratinocitos basales y elastosis solar y se acompañaron de lesiones discoides, nueve con compromiso facial, y uno desarrolló carcinoma espinocelular (CSS) en la nariz 26 años después del inicio [8].
En la microscopía se describen dos patrones: 1- la mayoría tiene infiltrados linfocitarios en banda tipo liquen plano con hiperplasia pseudoepiteliomatosa irregular y cambios vacuolares de la interfase. Numerosos queratinocitos apoptóticos y es común la atipia reactiva de los queratinocitos basales. Son claves diagnósticas de LECDH: la hiperqueratosis c/tapones foliculares asociados a infiltrados perivasculares y anexiales, mucina dérmica distribuida en forma uniforme y engrosamiento de la MB. Se observaron células plasmáticas prominentes en dermis superficial. Hay fibras elásticas entre las células epidérmicas y el tope de los brotes papilares alongados pudiendo observarse eliminación transepitelial de las mismas. 2-Queratoacantoma-like: centro queratinoso crateriforme,con proliferación epitelial escamosa exuberante. El Diagnóstico Diferencial se establece con: la queratosis liquenoide benigna, queratosis actínica liquenoide y carcinoma epidermoide. Liquen plano hipertrófico y erupciones por drogas y, como menos probables:
halogenodermas, y micosis profundas. La correlación clínicopatológica (ubicación de lesiones, coexistencia con lesiones de LECDH) favorece el diagnóstico de LECDH. Se aconseja probar con corticoides tópicos, pero tener en cuenta que el Carcinoma epidermoide puede ser tambien una complicación tardía del LECDH [4,6].
La incidencia de SCC en LECD ha sido comunicada en 3.3% y aparecerían en forma tardía, después de dos o tres décadas [9]. El labio inferior ha sido el área más comunmente afectada, mientras que el labio superior se afectó en 2,3% de los SCC relacionados al LECD. Ocasionalmente se describió en cuero cabelludo. Los factores predisponentes serían: fotosensibilidad, cicatrices, infección crónica, e inmunosupresión. El SCC en LECD ha demostrado adoptar una conducta más agresiva. Las recurrencias, metástasis y mortalidad fueron 10% a 20% mayores que as no relacionadas al lupus eritematoso y por consiguiente se aconseja una terapéutica agresiva [9–13].
Asanalfi y Werth [7] sugieren que el diagnóstico debiera ser hecho después de repetir biopsias, y una cuidadosa reevaluación del curso de una lesión específica en relación a las lesiones lúpicas, porque diferenciar entre LECDH y SCC puede ser dificultoso clínica e histológicamente. En última instancia, Perniciaro aconseja probar el tratamiento corticoide local como elemento definitorio ante la duda [5]. Además de la descripción de esta rara forma clínica, queremos destacar en este caso:
a- el aspecto tumoral de estas lesiones que pueden inducir al error, notable en los casos publicados que provienen de cirugía de Mohs previa, sin hallazgos tumorales. b- el empeoramiento notable con imiquimod local que no encontramos referido antes (administrado como tratamiento de queratosis actínicas en una superficie amplia) que puede explicarse por el patrón de interferón que caracteriza las lesiones cutáneas del lupus eritematoso.
c- La historia previa de 16 años, sin manifestaciones sistémicas clínicas ni laboratoriales en los últimos diez años, con buena respuesta previa a la terapéutica habitual hasta entonces (cloroquina,tacrolimo local, protector solar). Livedo reticular persistente.
d- Reaparición de lesiones en los sitios afectados anteriormente (mejilla, labio inferior y superior), sin haber suspendido la terapéutica.
e- Biopsias compatibles con queratosis actínica hipertrófica (tres) en dos oportunidades. Exhiben numerosas atipias basales y suprabasales, pérdida de polaridad celular, hipertrofia epidérmica, infiltrado linfocitario prominente que borra la basal en sectores. No se advierten mitosis.
f- Mejoría notable con tratamiento corticoide local, y empeoramiento con tacrolimo local reiterado en dos oportunidades.
g-Presencia de cel dendríticas plasmocitoides CD123+ en el infiltrado (Fig. 4). Recientemente Walsh y col. analizando 27 muestras de 9 pacientes con este diagnóstico comparadas con 39 muestras de 36 pacientes portadores de neoplasia escamosa considera que las células dendríticas plasmocitoides podrían ser importantes para el diagnóstico de esta forma clínica si cumpliera tres condiciones: constituir el 10% del infiltrado, afectar el límite dermoepidérmico, y disponerse en grupos de 10 células o más [14].
Surgen preguntas acerca de la naturaleza de las lesiones informadas en estos pacientes como queratosis actínicas, que no responden al imiquimod o empeoran, mientras que, ocasionalmente, se ha referido respuesta favorable al tratamiento habitual del LECD [15] o al imiquimod, con el mismo aspecto histológico. Qué proporción de estas lesiones serán verdaderas neoplasias incipientes, ya que se habla de mejoría con corticoides locales, pero no se documenta la desaparición de las mismas, que nosotros observamos en este caso. Recientemente se aconseja el análisis dermatoscópico de toda la lesión para detectar zonas de neoplasia incipiente [16].
Efectuamos marcación con CD123 (para células dendríticas plasmocitoides) que se han referido como prominentes en las lesiones del lupus eritematoso crónico y especialmente en esta variante [17], pero no en las lesiones preneoplásicas [18], observandose la presencia de algunas células en dermis superficial (Dr. José G. Casas (Fig. 4), lo cual no parece ser concluyente.
CONCLUSIONES
Concluímos que la característica más prominente de esta forma clínica,al menos en nuestra paciente, es la respuesta sostenida al tratamiento local con corticoides de alta potencia. En cuanto a la presencia de las células dendríticas plasmocitoides, otros aportes deberán contribuir a definir los criterios de ubicación y cantidad que ayudan a avalar este diagnóstico.
Consent
Written informed consent was obtained from the patient for publication of this case report and any accompanying images. A copy of the written consent is available for review by the Editor-in-Chief of this journal.
BIBLIOGRAFIA
1. Larroca Skare T, Stadler B, Weingraber E, De Paula DF, Prognosis of patients with lupus erythematosus and discoid lesionsAn Bras Dermatol 2013; 88: 755-8.
2. Behcet Hypertrophic Lupus ErythematosusArch Dermatol and Syphilology 1940; 42: 211.
3. Ottani A, Lupus Erythematosus hipertrophicus et profundus. Case reportBr J Dermatol 1977; 96: 75-7.
4. Arps DP, Patel RM, Cutaneous hypertrophic Lupus erythematosus. A challenging histopathologic diagnosis in the absence of clinical informationArch Pathol Lab Med 2013; 137: 1205-10.
5. Peerniciaro Ch, Randle HW, Perry HO, Hypertrophic discoid lupus erythematosus resembling squamous cell carcinomaDermatol Surg 1995; 21: 255-7.
6. Farley-Loftus R, Elmariah SB, Raiston J, Kamino H, Franks AG, JrHypertrophic discoid lupus erythematosusDermatol Online J 2010; 16: 1-3.
7. Asanalfi S, Werth VP, Squamous cell carcinomas arising in discoid lupus erythematosus scars: unusual occurrence in an African-American and in a sun-protected areaJ Clin Rheumatol 2011; 17: 35-6.
8. Daldon PE, Macedo de Souza E, Cintra ML. Hypertrophic lupus erythematosus: a clinicopathological study of 14 casesJ Cutan Pathol 2003; 30: 443-8.
9. Millard LG, Barker DJ, Development of squamous cell carcinoma in chronic discoid lupus erythematosusClin Exp Dermatol 1978; 3: 161-6.
10. Kim DY, Rha EY, Yoo G, Lim JS, Squamous Cell Carcinoma on the Upper Lip of a Patient with Discoid Lupus ErythematosusArch Plast Surg 2013; 40: 155-7.
11. Motswaledi MH, Khammissa RA, Wood MH, Meyerov L, Lemmer J, Feller M, Discoid lupus erythematosus as it relates to cutaneous squamous cell carcinoma and photosensitivitySADJ 2011; 66: 340-3.
12. Kar BR, Nair V, Ebenezer G, Job CK, Squamous cell carcinoma of the scalp arising from chronic cutaneous lupus erythematosus: Report of two Indian patients. IndiaDermatol Venereol Leprol 2004; 70: 236-8.
13. Parikh N, Choi J, Li M, Sharma R, Fernandez Peñas P, Squamous cell carcinoma arising in a recent plaque of discoid lupus erythematous, in a sun-protected areaLupus 2010; 19: 210-2.
14. Walsh NM, Lai J, Hanly JG, Green PJ, Bosisio F, Garcias-Ladaria J, Plasmacytoid Dendritic Cells in Hypertrophic Discoid Lupus Erythematosus: An objective evaluation of their diagnostic valueJ Cutan Pathol 2015; 42: 32-8.
15. Silva E, Labrador N, Shetman A, Cabrera H, Lupus eritematoso discoide crónico hipertrófico. Buena respuesta terapéuticaAct Terap Dermatol 2005; 28: 170-5.
16. Giacomel J, Zalaudek I, Argenziano G, Lallas A, Dermoscopy of hypertrophic lupus erythematosus and differentiation from squamous cell carcinomaJ Am Acad Dermatol 2015; 72: S33-36.
17. Braunstein I, Klein R, Okawa J, Werth VP, Aumento en la expresión de proteínas reguladas por IFN tipo I y tejidos target de pacientes con LE cutáneo (CLE) y sistémico(SLE)Br J Dermatol 2012; 166: 971-5.
18. Freeman A, Bridge JA, Maruthayahar P, Overgaard NH, Jung NW, Simpson F, Comparative Immune Phenotypic Analysis of Cutaneous Squamous Cell Carcinoma and Intraepidermal Carcinoma in Immune-Competent Individuals: Proportional Representation of CD8+T-Cells but Not FoxP3+Regulatory T-Cells Is Associated with Disease StagePLoS One 2014; 9: e110928.
Notes
Source of Support: Nil,
Conflict of Interest: None declared.


Comments are closed.