[Mixed cystic lymphatic malformations]
Les malformations lymphatiques kystiques mixte
Noura Walid 1, Fatima Zahra El Fatoiki1, Soumiya Chiheb1
1, Fatima Zahra El Fatoiki1, Soumiya Chiheb1
Department of Dermatology and Venereology, CHU Ibn Rochd, Hassan II University, Casablanca, Morocco
Citation tools:
Copyright information
© Our Dermatology Online 2023. No commercial re-use. See rights and permissions. Published by Our Dermatology Online.
ABSTRACT
Introduction: Cystic lymphatic malformations (CLM) are rare benign, slow-flowing congenital malformations composed of abnormal cystic dilatations. They can be microcystic, macrocystic or very rarely mixed. We describe a rare case of mixed CLM in a 12-year-old female patient.
Observation: A 13-year-old girl, from a consanguineous marriage, who presented to our structure for a swelling of the right forearm which appeared 3 weeks previously and which was progressively increasing in size. Examination found a soft, depressible and painful subcutaneous mass in the right forearm associated with vesicular hemorrhagic lesions grouped into plaques in the ipsilateral arm initially treated as shingles without improvement. Diagnosis of mixed CLK was made clinically and confirmed on imaging. Therapeutic abstention was recommended with monitoring and local treatment.
Discussion: The originality of our observation lies in the association of micro and macrocystic CLM, the late appearance of the lymphatic malformation, and clinical presentation of lymphangiectasias confused with shingles.
Key words: Mixed lymphatic malformations, MLK, Vascular malformations
RÉSUMÉ
Introduction: Les malformations lymphatiques kystiques (MLK) sont des malformations congénitales bénignes rares, à flux lent, composées de dilatations kystiques anormales (1). Elles peuvent être microkystiques, makrokystiques ou très rarement mixtes. Nous présentons un cas rare de MLK mixte chez une patiente de 12 ans.
Observation: Une fille de 13 ans, issue d’un mariage consanguin, qui s’est présentée à note structure pour une tuméfaction de l’avant-bras droit apparue 3 semaines auparavant et augmentant progressivement de taille. L’examen retrouve une masse sous cutanée molle dépressible et douloureuse au niveau de l’avant-bras droit associé à des lésions vésiculeuses hémorragiques regroupées en plaques au niveau du bras homolatéral traité initialement comme zona sans amélioration. Le diagnostic de MLK mixte a été posé cliniquement et confirmé à l’imagerie. Une abstention thérapeutique a été préconisée avec surveillance et soins locaux
Discussion: L’originalité de notre observation réside dans l’association des 2 types micro et macrokystique, l’apparition tardive de la malformation lymphatique, et la disposition trompeuse des lymphangiectasies confondue avec un zona.
Mots clés: Malformations lymphatiques mixtes, MLK, Malformations vasculaires
INTRODUCTION
Les malformations lymphatiques kystiques font parties des malformations vasculaires à faible débit qui sont secondaires au trouble de la circulation lymphatique. Elles surviennent dans une sur 2 000 à 4 000 naissances vivantes [1] et classées en MLK macrokystique (diamètre > 1 cm), microkystique (diamètre <1 cm), ou mixte.
Les MLK sont bénignes et apparaissent généralement à la naissance ou dans les premières années de vie. Elles peuvent apparaitre dans tout le corps, en particulier dans les zones riches en lymphatique telles que les localisations cervicales et axillaires. Les options de traitement varient en fonction de la taille des kystes et de leur emplacement. Les options de prise en charge comprennent l’observation, la pharmacothérapie, la sclérothérapie et les interventions chirurgicales.
Nous rapportons une observation très rare d’une MLK mixte apparue tardivement chez une fille de 13 ans.
CASE REPORT
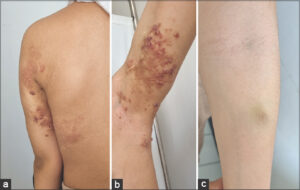
Il s’agissait d’une fille, issue d’un mariage consanguin, ayant un bon développement psychomoteur, qui s’est présentée à notre consultation pour une tuméfaction de l’avant-bras droit évoluant depuis 3 semaines en augmentant progressivement de taille associé à une éruption vésiculeuse au niveau du bras homolatéral traitée comme zona à plusieurs reprises sans disparition. L’examen clinique objectivait une masse sous cutanée de 2.5 cm de grand axe mobile indolore molle à la palpation avec une peau en regard cyanotique au niveau de la face antérieure de l’avant-bras droit (Fig. 1a), associé à un placard de lésions vésiculeuses à contenu translucide par endroit et hémorragique par d’autres, siégeant au niveau de la face postéro-interne du bras homolatéral et du dos (Fig. 1b et 1c. L’examen dermoscopique des lésions vésiculeuses objectivait des lacunes rouges violacées séparés par des septums pales, faisant évoquer des lymphangiectasies. L’échographie de la lésion nodulaire de l’avant-bras mettait en évidence de multiple formations kystiques à contenu anéchogène en sous cutanée sus aponévrotique avec au Dopler un flux lent. Le diagnostic de MLK mixte a été retenu. Une abstention thérapeutique a été préconisée avec surveillance régulière et programmation d’une éventuelle sclérothérapie en cas de persistance ou aggravation du la lésion macrokystique.
L’évolution fut marquée par une régression progressive de la lésion makrokystique de l’avant-bras avec état stationnaire des lymphangiectasies sans poussées inflammatoire ni lymphorée.
DISCUSSION
Notre observation est originale par la présentation rare d’une malformation lymphatique mixte, microkystique et macrokystique chez une même patiente, ainsi que l’âge d’installation relativement tardif (12 ans). Dans la littérature, les MLK sont présentes à la naissance dans 30 à 50% des cas et sont découvertes dans 90 % des cas avant la fin de la 2ème année [2].
La présentation clinique était typique chez notre patiente, confirmée par le bilan radiologique; L’échographie et l’IRM sont les 2 examens d’imagerie indiqués pour confirmer le diagnostic et pour le bilan d’extension d’une malformation lymphatique kystique.
Chez notre malade, La disposition des lymphangiectasies en placard systématisé a été confondue avec un placard métamérique d’un zona. Dans la littérature, les formes microkystiques sont confondues habituellement avec des angiokératomes, des botryomycomes, des molluscum contagiosum ou des condylomes [3]. Le rôle ici de la dermoscopie était majeur dans le diagnostic des malformations lymphatiques microkystiques, ainsi différentes études ont décrit les résultats dermoscopiques dans ces malformations vasculaires, en particulier la couleur variable (foncée, jaunâtre, blanchâtre ou multiples couleurs),la présence des lacunes est très caractéristique, suivie par des structures vasculaires, des lignes blanches, le signe ‘hypopyon’ ou lacunes bicolores (des lacunes remplies à moitié de sang ressemblant à l’hypopyon dans l’œil) et des septums [4].
Certaines MLK n’entraînent aucun symptôme clinique et seulement une déformation minime, auquel cas une abstention thérapeutique, avec proposition de suivi, peut constituer la prise en charge la plus appropriée; c’est l’attitude thérapeutique adoptée chez notre patiente. Dans certains cas, les malformations lymphatiques kystiques sont symptomatiques et sévères, tout dépend de la localisation et la taille des lésions, nécessitant ainsi une thérapie spécifique.
En cas de nécessité de traitement, les options comportent: les gestes de radiologie interventionnelle, les traitements physiques, la chirurgie de résection complète ou partielle, la physiothérapie et certains médicaments [5]. Les différentes options peuvent être successives ou concomitantes, et les décisions doivent se faire en concertation pluridisciplinaire, sauf pour les formes minimes.
Les malformations lymphatiques kystiques sont des lésions bénignes et ne possédant aucun risque de transformation maligne. Cependant la surveillance régulière des malades est nécessaire pour dépister une éventuelle complication ou aggravation. Notre patiente a bien évolué sous surveillance seule, avec une régression spontanée modérée de la malformation lymphatique macrokystique.
CONCLUSION
Notre cas illustre une forme rare et complexe des malformations lymphatiques kystiques, avec apparition tardive et présentation clinique trompeuse. L’abstention et la surveillance est une attitude utile dans certains cas mais l’accompagnement psychologique des malades est primordial pour minimiser le retentissement psychique et social de cette maladie
Consent
The examination of the patient was conducted according to the principles of the Declaration of Helsinki.
The authors certify that they have obtained all appropriate patient consent forms, in which the patients gave their consent for images and other clinical information to be included in the journal. The patients understand that their names and initials will not be published and due effort will be made to conceal their identity, but that anonymity cannot be guaranteed.
REFERENCES
1. Sjogren PP, Arnold RW, Skirko JR, Grimmer JF. Anatomic distribution of cervicofacial lymphatic malformations based on lymph node groups. Int J Ped Otorhinolaryngol. 2017;97:72-5.
2. Chua AP, Senthilvel E, Hawley K, Krakovitz P, Anne S, Krishna J. Congenital cervicofacial venous and lymphatic malformations causing severe obstructive sleep apnea—A report of 2 pediatric cases and review of the literature. Int J Ped Otorhinolaryngol Extra. 2011;6:211-4.
3. Le Sage S, David M, Dubois J, Powell J, McCuaig CC, Théorêt Y, et al. Efficacy and absorption of topical sirolimus for the treatment of vascular anomalies in children:A case series. Pediatr Dermatol. 2018;35:472-7.
4. Piccolo V, Russo T, Moscarella E, Brancaccio G, Alfano R, Argenziano G. Dermatoscopy of vascular lesions. Dermatol Clin. 2018;36:389-95.
5. Heit JJ, Do HM, Prestigiacomo CJ, Delgado-Almandoz JA, English J, Gandhi CD, et al. Guidelines and parameters:percutaneous sclerotherapy for the treatment of head and neck venous and lymphatic malformations. J Neurointerv Surg. 2017;9:611-7.
Notes
Request permissions
If you wish to reuse any or all of this article please use the e-mail (brzezoo77@yahoo.com) to contact with publisher.
| Related Articles | Search Authors in |
|
 http://orcid.org/0000-0002-9475-2785 http://orcid.org/0000-0002-9475-2785 |




Comments are closed.