Tuberculose disséminée chez un patient VIH négatif : cas particulier associant une gomme tuberculeuse, des scrofulodermes et une tuberculose pulmonaire
[Disseminated tuberculosis in HIV-negative patient: A special case combining tuberculous gumma, scrofulodermas and pulmonary tuberculosis]
Ulrich Nguena Feungue 1, Wahabou Abdoul2, Emmanuel Armand Kouotou3
1, Wahabou Abdoul2, Emmanuel Armand Kouotou3
1University Teaching Hospital of Treichville, Abidjan, Ivory Coast, 2Adamawa Regional Technical Group for the fight against HIV/AIDS, Ngaoundéré, Cameroon, 3University Teaching Hospital of Yaounde, Cameroon
Corresponding author: Ulrich Nguena Feungue, MD
Submission: 15.03.2021; Acceptance: 17.05.2021
DOI: 10.7241/ourd.2022s2.5
Cite this article: Nguena Feungue U, Abdoul W, Kouotou E-A. Tuberculose disséminée chez un patient VIH négatif : cas particulier associant une gomme tuberculeuse, des scrofulodermes et une tuberculose pulmonaire [Disseminated tuberculosis in HIV-negative patient: a special case combining tuberculous gumma,scrofulodermas and pulmonary tuberculosis]. Our Dermatol Online. 2021;12(Supp. 2):21-25.
Citation tools:
Copyright information
© Our Dermatology Online 2021. No commercial re-use. See rights and permissions. Published by Our Dermatology Online.
ABSTRACT
We report an original observation of disseminated tuberculosis combining tuberculous gumma, scrofulodermas and pulmonary tuberculosis in an HIV-negative patient. 39 year-old man, BCG-vaccinated with a recent tuberculosis exposure. He had been showing signs of tuberculosis impregnation for 9 months, cervico-thoracic and axillary nodules secondarily ulcerated and a cold abscess in the left lumbar region. Examination of the pus from the abscess isolated Mycobacterium tuberculosis and histopathology of the skin biopsy specimen revealed a chronic caseating granulomatous inflammation and multinucleated geant cells. Chest X-ray showed a left apical cavern. The diagnosis of disseminated tuberculosis combining tuberculous gumma, scrofulodermas and pulmonary tuberculosis was retained and the patient was put on tuberculosis treatement with a favorable outcome. Cutaneous tuberculosis should be mentioned in front of chronic cervical or axillary ulcers and/or cold abscesses even if the patient is HIV-negative.
Keys words: Tuberculous gumma; Scrofuloderma; Pulmonary tuberculosis; HIV negative; Mycobacterium tuberculosis
RÉSUMÉ
Nous rapportons une observation originale d’une tuberculose disséminée associant tuberculose gommeuse, scrofulodermes et tuberculose pulmonaire chez un patient VIH négatif. Patient de 39 ans, vacciné par le BCG avec un contage tuberculeux récent, présentant depuis 9 mois des signes d’imprégnation tuberculinique, des nodules cervico-thoraciques et axillaires secondairement ulcérés et un abcès froid para lombaire gauche. L’examen du pus de l’abcès isolait le Mycobacterium tuberculosis et l’histopathologie cutanée retrouvait un infiltrat dermique granulomateux gigantocellulaire avec des foyers de nécrose caséeuse. La radiographie du thorax de face montrait une caverne apicale gauche. Le diagnostic de tuberculose disséminée associant tuberculose gommeuse, scrofulodermes et tuberculose pulmonaire était retenu et le patient était mis sous traitement antituberculeux avec une évolution favorable. Il faut savoir évoquer une tuberculose cutanée devant des ulcères cervicaux ou axillaires chroniques et/ou des abcès froids même si le patient est VIH négatif.
Mots clés : Gomme tuberculeuse; Scrofulodermes; Tuberculose pulmonaire; VIH négatif; Mycobacterium tuberculosis
INTRODUCTION
La tuberculose constitue l’une des premières causes de mortalité dans les pays pauvres [1]. Selon l’organisation mondiale de la santé (OMS), le Cameroun avait une incidence pour la tuberculose de 124 cas pour 100 000 habitants en 2015 [2]. La tuberculose cutanée représente 1,5 à 4% de toutes les formes extra pulmonaires et reste rare même dans les pays à forte endémicité tuberculeuse [1,3]. Parmi les formes cutanées, on distingue entre autres la tuberculose gommeuse et le scrofuloderme. La tuberculose gommeuse est généralement retrouvée sur des terrains d’immunodépression et chez les enfants malnutris [4]. Le scrofuloderme ou écrouelle correspond à une atteinte cutanée satellite d’un foyer tuberculeux ganglionnaire ou ostéoarticulaire [5]. Quant à la tuberculose disséminée, elle survient en général sur un terrain d’immunodépression en particulier chez les patients vivants avec le VIH [1,4]. Les gommes tuberculeuses sont rarement décrites chez les patients VIH négatifs dans la littérature [6]. A notre connaissance, l’association d’une tuberculose pulmonaire et de deux formes de tuberculose cutanée (gomme tuberculeuse et scrofuloderme) n’a pas encore été décrite.
Nous rapportons ici une observation originale d’une tuberculose disséminée se singularisant par l’association d’une tuberculose gommeuse, des scrofulodermes et d’une tuberculose pulmonaire chez un patient VIH négatif.
OBSERVATION
Un homme de 39 ans, camerounais, résident en zone rurale, était adressé en consultation pour des multiples ulcérations cervico-thoraciques et axillaires douloureuses et une masse pseudolipomateuse para lombaire gauche d’évolution chronique et d’aggravation progressive depuis 9 mois.
Le patient avait une notion de contage tuberculeux récent chez son neveu et était vacciné par le BCG. Nous n’avons pas retrouvé une notion de malnutrition et le patient signalait un bon état général avant le début de la maladie actuelle.
Neuf mois auparavant, le patient avait présenté des signes d’imprégnation tuberculinique notamment une toux grasse, une fièvre intermittente, une hypersudation nocturne et un amaigrissement progressif. Deux semaines plus tard, il notait la survenue progressive de nombreuses lésions nodulaires cervicales, thoraciques et axillaire droite, légèrement douloureuses, qui se ramollissaient au fil du temps et laissaient place à des ulcérations. Il rapportait également la survenue rapidement progressive d’une masse pseudolipomateuse para lombaire gauche, peu douloureuse depuis un mois. Le patient avait fréquenté une dizaine de médecins généralistes de sa région sans qu’aucun diagnostic précis ne soit posé.
A l’examen clinique, le patient était conscient et amaigri (IMC = 17,3 kg/m²). Les régions cervicale, thoracique et axillaire droite étaient le siège de nombreux nodules, d’ulcérations, de brides rétractiles et de cicatrices (Fig. 1a). Les nodules étaient érythémato-pigmentés, peu douloureux à la palpation, de taille variable (0,5 cm à 2 cm de diamètre), mobiles par rapport au plan profond et retrouvés au niveau cervical gauche. Les ulcérations étaient plus nombreuses et étaient retrouvées dans les régions cervicale droite, sus claviculaire droite et axillaire droite. Leurs tailles variaient de 0,5 à 5 cm de diamètre (Fig. 1). Ces ulcérations présentaient un fond granuleux, fibrineux et rougeâtre, des berges à contours irréguliers et décollées par endroit avec une hyperpigmentation de la peau péri lésionnelle. Ces ulcérations laissaient spontanément sourdre un liquide séro-visqueux.
A distance, notamment au niveau para lombaire gauche, on retrouvait une tuméfaction d’environ 15 cm de grand axe, fluctuante et légèrement douloureuse (Fig. 1c). La peau en regard de cette masse pseudolipomateuse était normale et la ponction de cette masse ramenait un liquide purulent. Le reste de l’examen cutané et muqueux était normal. Ailleurs, l’examen clinique retrouvait une diminution des murmures vésiculaires aux bases pulmonaires.
Au terme de notre examen clinique, le diagnostic de tuberculose disséminée associant une tuberculose gommeuse, des scrofulodermes et une tuberculose pulmonaire a été évoqué. Comme diagnostic différentiel nous avions pensé à un ulcère de Buruli associé à une pneumonie communautaire.
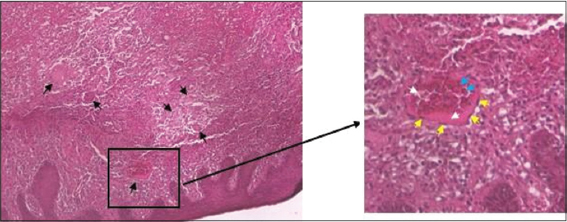
Sur le plan paraclinique, l’examen biologique du pus provenant de la ponction de la masse pseudolipomateuse par la méthode GeneXpert a mis en évidence le Mycobacterium tuberculosis. L’examen histopathologique de la pièce de biopsie cutanée (fragment de l’ulcère) retrouvait un infiltrat dermique chronique granulomateux avec participation de cellules géantes multi-nucléées et des foyers de nécrose caséeuse, le tout compatible avec une tuberculose de localisation cutanée (Fig. 2). La recherche de Mycobacterium tuberculosis par la méthode GeneXpert sur fragment cutané et dans les crachats était négative. Cependant, à la radiographie du thorax de face, on notait une excavation apicale (caverne) retro claviculaire gauche suspecte de tuberculose pulmonaire. La recherche de Mycobacterium tuberculosis dans les urines et les selles était négative et la radiographie lombaire était normale. Par ailleurs, la sérologie VIH du patient était négative et on notait un syndrome inflammatoire biologique (hyperleucocytose à prédominance neutrophile et CRP positive) avec un taux de lymphocytes et d’hémoglobine normaux.
Devant ces arguments anamnestiques, cliniques et paracliniques, nous avons retenu le diagnostic final de tuberculose disséminée associant gomme tuberculeuse, scrofulodermes et tuberculose pulmonaire à microscopie négative chez un patient VIH négatif.
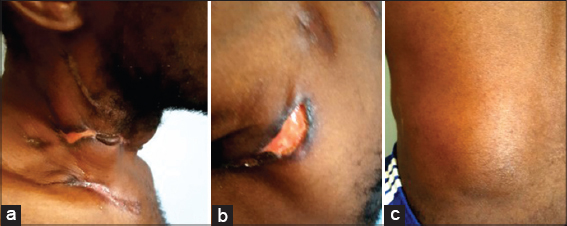
Le patient était mis sous traitement antituberculeux selon le protocole national : 2 mois de quadrithérapie à la rifampicine + isoniazide + éthambutol + pyrazinamide suivis de 4 mois de bithérapie à base de rifampicine + isoniazide. Sur le plan évolutif, nous avons noté une guérison complète du patient à la fin du traitement antituberculeux (Fig. 3 ; images prises au 7ème mois).
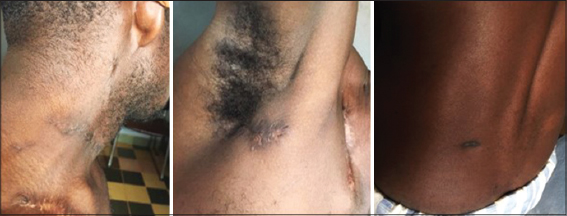 |
Figure 3. Cicatrices cervicale, axillaire des scrofulodermes et de la gomme tuberculeuse à la fin du traitement. |
DISCUSSION
La tuberculose cutanée représente 1,5 à 4% de toutes les formes extra pulmonaires de tuberculose et reste rare même dans les pays à forte endémicité tuberculeuse comme le Cameroun [1–3]. Le diagnostic de tuberculose cutanée demeure difficile en raison du polymorphisme des tableaux anatomocliniques, de la multiplicité des diagnostics différentiels et de la difficulté d’isoler le Mycobacterium tuberculosis [7].
La tuberculose gommeuse encore appelée abcès tuberculeux métastatiques est surtout retrouvée chez les sujets immunodéprimés par le VIH ou alors chez les enfants malnutris [4–6]. Pefura et al. dans la description de leur cas clinique 8 ans plutôt au Cameroun, faisaient la même observation ; les gommes tuberculeuses chez leur patient de 42 ans étaient survenues sur un terrain VIH positif et étaient associées à une tuberculose pulmonaire avec détresse respiratoire et l’issue était fatale [4]. A contrario, notre patient présentait une gomme tuberculeuse avec une sérologie VIH négative ; cette observation est très peu rapportée dans la littérature [6]. La survenue de gommes sur terrain VIH négatif peut être due à une autre cause d’immunodépression comme la malnutrition ; cause déjà bien décrite chez l’enfant [5]. Cependant, notre patient adulte était en bon état général et sans signes de malnutrition avant le début de la maladie et avait été vacciné dans l’enfance par le BCG. La vaccination par le BCG active essentiellement l’immunité spécifique à médiation cellulaire (CD4 et CD8) contre le Mycobacterium tuberculosis et entraine une mémoire immunitaire. Cependant, cette vaccination au BCG entraine une réduction globale de 50% des tuberculoses pulmonaires et extra pulmonaires [8]. Il est donc possible d’observer des tuberculoses disséminées avec gomme tuberculeuse chez des patients VIH négatifs, vaccinés au BCG et hors contexte de malnutrition comme cela était le cas pour notre patient.
L’association d’une tuberculose gommeuse et des scrofulodermes chez le même patient comme dans notre cas clinique est très peu décrite. L’une des rares études retrouvée qui décrit cette association est celle d’Andonaba et al. au Burkina Faso. En effet, parmi les patients de leur série de cas en 2013, une patiente de 20 ans, convenablement vaccinée au BCG et séro négative au VIH, avait présenté de nombreux scrofulodermes cervicaux associés à une gomme tuberculeuse de la cuisse gauche [9]. Sur le plan physiopathologique, les scrofulodermes et les gommes tuberculeuses surviennent sur des terrains à faible immunité [8] ; ce lien physiopathologique expliquerait la coexistence des deux formes cliniques chez un même patient.
Le parcours thérapeutique de notre patient a duré 9 mois ; parcours au cours duquel il a rencontré une dizaine de médecins généralistes sans un réel diagnostic. Ceci pourrait s’expliquer par le fait que le diagnostic de tuberculose cutanée n’est pas toujours aisé, en raison de multiples formes anatomocliniques et de la multiplicité des diagnostics différentiels [7]. Pour les cliniciens en général et les médecins généralistes en particulier, il faudrait pouvoir évoquer une tuberculose cutanée devant un ulcère cervical ou axillaire chronique et/ou un abcès froid afin de limiter l’errance diagnostique des patients. Ceci passe par une formation médicale continue des médecins non dermatologues.
CONCLUSION
Nous avons rapporté un cas particulier de tuberculose disséminée associant une atteinte pulmonaire à microscopie négative et deux atteintes cutanées (scrofulodermes et gomme) chez un patient VIH négatif. Dans notre contexte d’endémie tuberculeuse, il serait opportun pour tout médecin d’être capable d’évoquer une tuberculose cutanée devant un ulcère cervical ou axillaire chronique et/ou un abcès froid afin de limiter l’errance diagnostique des patients pour une meilleure prise en charge précoce.
Consent
The examination of the patient was conducted according to the principles of the Declaration of Helsinki.
The authors certify that they have obtained all appropriate patient consent forms, in which the patients gave their consent for images and other clinical information to be included in the journal. The patients understand that their names and initials will not be published and due effort will be made to conceal their identity, but that anonymity cannot be guaranteed.
Copyright by Ulrich Nguena Feungue, et al. This is an open-access article distributed under the terms of the Creative Commons Attribution License, which permits unrestricted use, distribution, and reproduction in any medium, provided the original author and source are credited.
Conflict of Interest: Aucun conflits d’intérêts.
RÉFÉRENCES
1. Ferrati-Fidelin G, Pham-Ledard A, Fauconneau A, Chauvel A, Houard C, Doutre M-S, et al. Tuberculose disséminée paucisymptomatique révélée par des ulcérations cutanées atypiques. Ann Dermatol Vénéréol. 2016;143:616 21.
2. Essomba NE, Ngaba PG, Halle MP, Afane-Voundi Y, Coppieters Y. Risk factors for mortality in patients with tuberculosis and HIV in Douala (Cameroon). Méd SantéTrop. 2017;27:286 91.
3. Akhdari N, Zouhair K, Habibeddine S, Lakhdar H. Tuberculose cutanée de l’enfant au Maroc :étude de 30 cas. Arch Péd. 2006;131098 101.
4. Pefura Yone EW, Dodo B, Kuaban C. Une gomme tuberculeuse àMycobacterium tuberculosis multirésistant dans le cadre d’une tuberculose multifocale chez une personne vivant avec le VIH. Rev Méd Madag. 2012;2:148 50.
5. Lhote R, Raskine L, Gottlieb J, Mougari F, Lafaurie M, Vignon-Pennamen M-D, et al. Tuberculose cutanée de l’oreille àMycobacterium bovis. Ann Dermatol Vénéréol. 2016;143:611 5.
6. Parker L, Babu S. Tuberculous gumma:a forgotten entity in the UK. BMJ Case Rep. 2013;2013.
7. Sajiai H, Fikal S, Serhane H, Aitbatahar S, Rachid H, Moumen N, et al. Tuberculose cutanée. Rev Malad Respirat. 2016;33:A166.
8. Moran J-J, Lightbum E. Tuberculose cutanée. EMC (Elsevier Masson SAS, Paris), Dermatologie, 98-360-2007.
9. Andonaba JB, Barro-TraoréF, Yaméogo T, Diallo B, Korsaga-SoméN, TraoréA. La tuberculose cutanée :observation de six cas confirmés au CHU Souro SANOU (CHUSS) de Bobo-Dioulasso (Burkina Faso). Pan Afr Med J. 2013;16:50.
Notes
Source of Support: Nil,
Request permissions
If you wish to reuse any or all of this article please use the e-mail (brzezoo77@yahoo.com) to contact with publisher.
| Related Articles | Search Authors in |
|
 http://orcid.org/0000-0002-4556-6273 http://orcid.org/0000-0002-4556-6273 |



Comments are closed.