Mélanome acral du pied: A propos de 9 cas et revue de la littérature
[Acral melanoma of the foot: A study of 9 cases and guidelines update]
Sid’Ahmed Mohamed Limam1, Cheikh Elmoustapaha Erebih2, Abdelaziz Beyrouk1, Khaled Isselmou Boye3, El Hassen Didi1, Seyidna Oumar Ely4, Cheikh Ne2
1Orthopedic Unit, Sheikh Zayed’s Hospital, Nuakchott, Mauritania, 2Orthopedic Unit, Trauma and Burns Centers, Nuakchott, Mauritania, 3Cardiovascular Surgery Service, National Center of Cardiology, Nuakchott, Mauritania, 4Dermatology Unit, National Center of Oncology, Nuakchott, Mauritania
Corresponding author: Dr. Sid’Ahmed Mohamed Limam, E-mail: slimam2010@yahoo.fr
Submission: 12.11.2018; Acceptance: 12.12.2018
DOI:10.7241/ourd.20191.5
Abstract
Background: Malignant Melanoma is a malignancy of pigmented-producing cells (melanocytes). Acral melanoma is located on non-hair bearing skin of palms and soles or under the nail bed. This histological subtype is often described in darker skin. Patients commonly display advanced stage of disease at presentation. This leads, inevitably, to poor disease prognosis. The functional requirement together with the wide excision in the foot makes treatment of melanomas a challenging for the surgeons.
Methods: We retrospectively collected clinical, pathological, surgical and follow-up data of 12 acral melanoma cases in the foot. Three patients whose records contained insufficient information were excluded.
Results: The mean age was 65 years (43-70years). 5 patients were female and 4 were male. The heel was the most commonly involved location with 50 % of the patients. Clark’s Level showed advanced stages IV and V with more than 88, 88 % of the patients. Wide excision until the plantar fascia was performed in all patients (9 cases) and for metastatic sentinel nodes; complete lymphadenectomy was performed in 2cases. Lymphadenectomy of retroperitoneal nodes was made in 1 case; resection of crural metastasis was done in 2 cases. In Postoperative coverage: primary closure was feasible (n=2), skin graft (n=2) and spontaneous wound healing (n=5).
Conclusion: Acral melanoma is the commonest melanoma in our practice. Most of the cases presented with advanced stage disease.
Key words: Acral melanoma, Foot, Surgery, Mauritania
Résumé
Introduction: Le mélanome malin est un cancer cutané développé aux dépend des cellules productrices de pigments cutanés: les mélanocytes. Le mélanome acrolentigineux touche la peau palmo-plantaire et sous-unguéale. Il constitue un type histologique fréquent chez le sujet à peau pigmentée. Le diagnostic tardif de ces tumeurs conduit souvent à une lourde mortalité par métastases ganglionnaires et viscérales. L’atteinte du pied constitue un challenge thérapeutique pour le chirurgien reconstructeur; car l’exérèse doit concilier les soucis carcinologiques et fonctionnels.
Matériels et méthodes: 12 cas de mélanome acral du pied ont été consécutivement réunis, mais 3 dossiers incomplets ont été exclus.
Résultats: L’âge moyen était de 65 ans (43-70 ans); une légère prédominance féminine a été notée (5 femmes, 4 hommes). La topographie lésionnelle était dominée par le talon retrouvé dans 50% des cas. La classification de Clark-Mihm retrouvait les types IV et V chez 88,88% des patients. Le bilan d’extension a montré une atteinte ganglionnaire chez 4 malades. Le traitement chirurgical a consisté en une exérèse large des tumeurs chez les 9 malades; associé à un curage ganglionnaire inguinal chez 4 malades. Un curage retro-péritonéal a été réalisée dans un cas. Une métastasectomie locorégionale a été réalisée chez deux cas. Pour la couverture de la perte de substance cutanée; une cicatrisation dirigée avait été suivie chez 5 malades, une greffe de peau, dans 2cas et une suture primitive avec ou sans autoplastie cutanée chez 2 malades.
Conclusions: le mélanome acral reste le mélanome le plus fréquent dans notre pratique; son diagnostic est tardif ce qui conduit à un traitement difficile et un pronostic sévère.
Mots clefs: Mélanome acral, Pied, Chirurgie, Mauritanie
INTRODUCTION
La protection contre les rayons ultra-violets (UV) est l’une des fonctions principales de la peau, elle est assurée par un pigment cutané appelée la mélanine.
Le mélanome malin (MM) se développe aux dépend des cellules productrices de pigments cutanés (les mélanocytes) [1–4].
La prévalence du MM en Afrique reste sous-estimée; Il reste globalement moins fréquent qu’en Europe, car la peau noire est plus riche en mélanine. Cependant ce pigment est absent au niveau des paumes des mains et des plantes des pieds ce qui explique la vulnérabilité de ses régions [2].
Le mélanome acral (MA) touche la peau non pigmentée palmo-plantaire et sous unguéale, ainsi que les muqueuses. Son extension en profondeur est à l’ origine du retard diagnostique et du mauvais pronostic.
En France le MM représente 1% de tous les néoplasmes et 5% des cancers cutanés [2]. Le MM est responsable de 80% de la mortalité des cancers cutanés [3]. La mortalité du MM est due à sa tendance métastatique lymphatique et hématogène; son pronostic est lié à l’épaisseur de la tumeur évaluée par l’indice de Breslow et le niveau de Clark-Mihm [2].
MATÉRIELS ET MÉTHODES
Un travail continu a été mené au service de Traumatologie-Orthopédie de l’Hôpital Cheikh Zayed de Nouakchott-Mauritanie, en collaboration avec le Centre National d’Oncologie (CNO).
Nous avons ainsi recruté 12 malades, mais 3 ont été exclus car leurs dossiers n’étaient pas complets. Un dermato-cancérologue recrutait les patients, réalisait la biopsie, vérifiait le bilan d’extension et nous référait les patients pour réaliser l’acte chirurgical.
Le traitement chirurgical était réalisé par un chirurgien orthopédiste (auteur correspondant). Chez 4 patients nous avons eu recours à un chirurgien cardio-vasculaire pour le curage ganglionnaire inguinal et retro péritonéal.
Le bilan d’extension consistait à faire une radiographie pulmonaire, une échographie abdomino-pelvienne, et dans certains cas un scanner-TAP (thoraco-abdomino-pelvien) était demandé.
Le suivi de la plaie est assure par l’équipe chirurgicale jusqu’a cicatrisation. Puis le malade est confié au dermato-cancérologue pour suivi oncologique.
ETHICS
This study was performed on human subjects; thus, all patients were aware of the presence of the study and they were fully informed about the drug and its side-effects.
RÉSULTATS
L’âge moyen de nos patients était de 65 ans (extrêmes de 43 et 70 ans), une légère prédominance féminine a été retrouvée (5 femmes contre 4 Hommes).
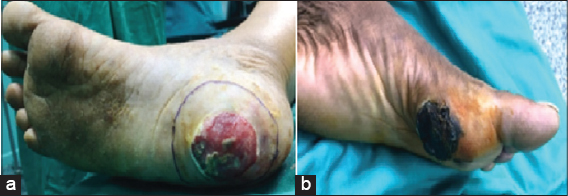
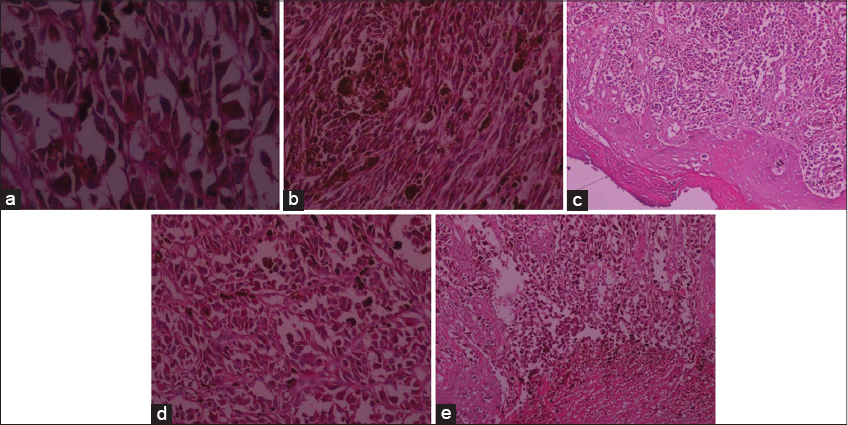
La topographie lésionnelle se distribuait comme suit: le talon 4 cas, l’avant-pied: 2 cas, les orteils: 2 cas et le tronc 1: cas (Figs. 1a et 1b.)
L’exérèse était carcinologiquement satisfaisante dans les berges latérales et profondes; chez les neuf malades (Fig. 2).
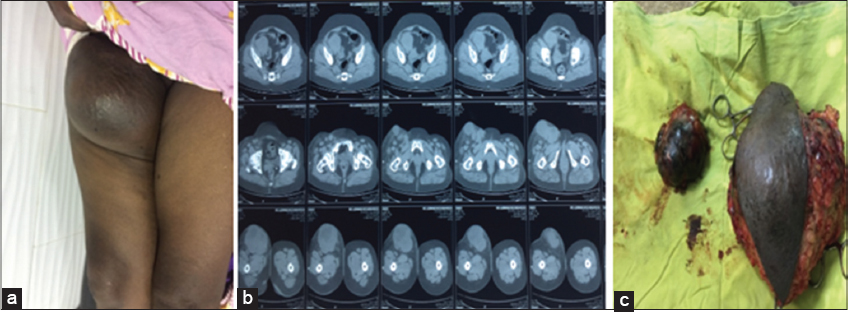
Dans les 4 cas ou un curage ganglionnaire était nécessaire, la lame ganglionnaire inguinale était reséquée en totalité avec 2 formations ganglionnaires atteintes respectivement (2N+/9N) et (2N+/2N) chez 2 malades (Fig. 3).
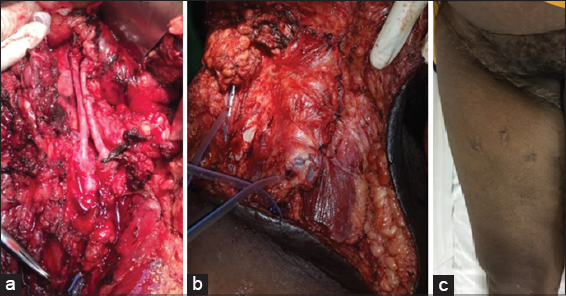
Un curage extensif de tout le réseau lymphatique de la région crurale a été réalisé chez deux malades, avec chez un parmi eux un curage retro-péritonéal sacrifiant le pédicule iliaque externe et conduisant a un double pontage artériel et veineux iliaque externe (Figs. 4 et 5).
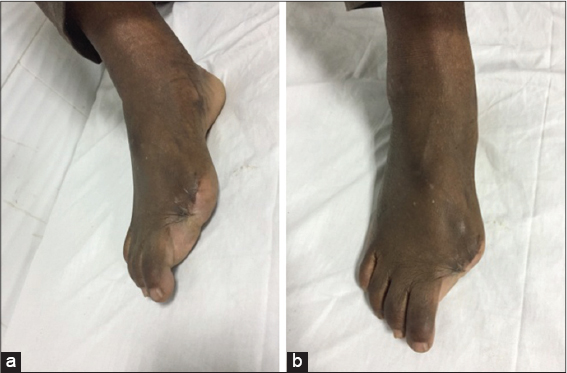
Deux cas d’amputation aux orteils ont été nécessaires dans notre série (Fig. 6).
La classification de Clark-Mihm retrouvait: un type III (n=1), un type IV (n=3) et un type V (n=5).L’indice pronostique de Breslow a été établi chez 3 malades avec un résultat de 3mm, 3,5 mm et 11.5 mm.
La classification histologique a retrouvé les types suivants: mélanome acrolentigineux ou acral lentiginous melanoma (ALM: 4 cas), mélanome nodulaire ou nodular melanoma (NM: 3 cas) et mélanome a extension superficielle ou superficial spreading melanoma (SSM: 2 cas).
L’infiltrat lymphocytaire tumoral (Tumour Infiltrating Lymphocytes: TIL) a été retrouvé avec un non-brisk chez 1 malade. Les marqueurs HMB-45 et S 100 ont été retrouvés chez un patient (Fig. 7).
DISCUSSIONS
Le MM constitue une tumeur maligne des cellules productrices de mélanine. Son épidémiologie est assez paradoxale; il représente seulement 4-5% des cancers cutanés; mais on lui attribue 80% de la mortalité liée à ces tumeurs [3,4].
Le MM se divise en 4 types histologiques (selon la classification de l’OMS 2006) rapportés ici par ordre de fréquence décroissante: le mélanome à extension superficielle (SSM), le mélanome nodulaire(NM), le mélanome lentigo malin(LMM) et le mélanome acrolentigineux(ALM) [5,6].
Le mélanome acrolentigineux (ALM) ou mélanome acral (MA) touche la peau palmo-plantaire et sous-unguéale; Reed fût le premier à le décrire en 1976 comme type de MM [6].
Le mélanome plantaire compte pour 3-5 % des MM; l’atteinte du pied constitue un challenge thérapeutique car le traitement adéquat doit concilier l’exérèse carcinologique de la tumeur aux soucis de préservation de la fonction du pied (la marche) [7].
Le MA est considéré comme le type le plus agressif parmi les mélanomes et par conséquent corrélé à un pronostic réservé. Des études récentes ont expliqué ce mauvais pronostic par le diagnostic tardif de ces tumeurs plus que par leur nature [8].
Il reste le type le plus décrit chez les sujets à peau pigmentée; en Afrique [1] et en Asie [8–13]. Chez le caucasien, le mélanome acral est rare [3,6].
Le MA reste une maladie du sexagénaire; l’âge moyen de nos malades était de 65 ans, Coulibaly au Mali avait retrouvée une moyenne de 60.37 ans, Jiaojie en Chine 62 ans, la même moyenne avait été retrouvé par Rashid aux USA [2,7,10].
Pour le sexe; nous avons retrouvé une prédominance féminine (5 femmes contre 3 hommes); ce qui a été retrouvé par Rashid et al. (31 F contre 15 H) et par Tseng et al. (77 F contre 39 H). Mais d’autres auteurs ont retrouvé le contraire: Jiaojie et al. (84 H contre 55 F), Zainal et al. (23 H contre 10 F). Dans d’autres séries les deux sexes se retrouvaient sensiblement répartis: Coulibaly (19H contre 15 F) [1,2,7,14,10].
Nous en avons conclu que le MM se répartit indifféremment sur les deux sexes.
En ce qui concerne la topographie lésionnelle la moitié de nos malades était localisée au niveau du talon (4 cas); suivi par l’avant-pied et orteils (4 cas) et en fin le tronc (1 cas).
L’atteinte plantaire reste largement rapportée: Coulibaly avait retrouvé sur 34 cas la répartition suivante: mélanomes plantaires (n=23), talon (n=10) et cuisse (n=1) [1].
Jiaojie retrouvait sur une série de 142 cas; dont 122 MA: plante du pied (59 cas), talon (38 cas), Dos du pied (8 cas) et orteils (10 cas) [10].
Zainal sur une sérié de 60 MM; dont 33 MA: talon (n=13), plante du pied (n=8) et orteils (n=11) [1].
Sur une série exclusivement consacrée au mélanome acrolentigineux (n=21) Liu et al ont retrouvé: plante (n=7), talon (n=4), dos du pied (n=3), cheville (n=5) et orteils (n=2) [4]. Ceci a été expliqué par les traumatises liés à la zone d’appui [4].
La classification de Clark-Mihm est considérée comme un critère pronostique; nous avons retrouvé dans 88.88 % des cas les types IV et V.
Morton et al. Ont étudié la valeur pronostique de la classification de Clark-Mihm en réalisant une analyse multifactorielle des registres d’une vaste base de données impliquant 5575 patients dont 3323 dossiers exploitables; les résultats étaient comme suit: la survie à 5 ans pour le MM stade V était de 47%; pour le stade IV une survie de 68%; ce chiffre passe à 81% pour le type III et à 95% pour le type II de Clark-Mihm [15].
Zainal et al. Ont retrouvé 75% des types IV et V de Clark-Mihm. Jiaojie a retrouvé 90.14% des mêmes types IV et V [1,10].
Ces résultats suggèrent que le diagnostic du mélanome acrolentigineux survient souvent à un stade tardif de la maladie; à cause de son évolution silencieuse.
L’indice de Breslow est le meilleur facteur pronostique du MM d’après la méta-analyse de Morton et al [15]. Cependant l’AJCC (American Joint Comittee on Cancer) recommande de coupler son interprétation avec celle du niveau de Clark-Mihm.
Dans notre série cet indice a été réalisé chez trois malades et les valeurs étaient de 3mm; 3,5 et 11.5 mm. Jiaojie en 2016 a trouvé un indice de Breslow supérieur à 2mm chez 80% de ses patients [10]. Ce qui dénote du stade diagnostique tardif déjà; retrouvé avec la classification de Clark-Mihm. L’absence d’un micromètre dans notre service d’anatomie pathologique fait que les biopsies traitées à notre niveau sont dépourvue de l’indice de Breslow.
Balch et al. En 1977 sur 211 MM trouvèrent un indice de Breslow supérieur à 1.5 mm chez 57% des patients. En 1993 Morton et al. Trouvèrent 40% de patients pour la même tranche [15,17].
L’infiltrat tumoral lymphocytaire ou Tumour Infiltrating Lymphocytes (TIL) est un facteur de bon pronostic. Herbermann fût le premier à parler de son rôle inhibiteur de l’extension du MM en 1992. Le même constat a été réitéré par Thorn et al. en 1994 [16]. Zainal et al.ont décrit la réponse au TIL en trois catégories: brisk, non-brisk et absence. La réponse brisk se définit comme une bande continue des lymphocytes vue à la base du mélanome acral; elle est corrélée à un taux de survie élevé [1].
Dans notre série le TIL a été mis en évidence chez un seul patient; avec un non-brisk. On ne peut pas en déduire un rôle pronostique.
Sur le plan thérapeutique la chirurgie reste le meilleur traitement du MM. les marges adéquates restent un sujet de débat; cependant plusieurs auteurs s’accordent à considérer l’épaisseur tumorale mesurée par l’indice de Breslow comme déterminant des marges chirurgicales: (<1mm: 0,5cm de marges; <2mm: 1 cm de marges; >2mm: 2cm de marges) [2,3,6,11,12,14]. L’exérèse doit toucher le tissu cellulaire sous cutané; ainsi que le fascia superficiel pour être sûr d’emporter toutes les chaines lymphatiques. Si le fascia n’est pas touché par le MM; son exérèse n’améliore guère le taux de récidive [6].
Les larges pertes de substance cutanées sont traitées par des lambeaux cutanés locaux de rotation ou d’avancement ou par des greffes de peau [14,18]. Dans notre travail le retard du résultat de l’anatomie pathologique nous a contraints à suivre une cicatrisation dirigée chez 4 malades; chez deux malades une suture primitive a été possible; deux malades ont bénéficié d’une greffe de peau mince; une plastie cutanée était nécessaire dans un cas.
Les MM des doigts et orteils sont traités par amputation [4,6]. Ce qui été réalisé chez deux malades de notre série.
L’atteinte des nodules lymphatiques constitue un facteur de mauvis pronostic. Tous les ganglions malades doivent être reséqués; sauf ceux associés à des métastases non résécables [6]. La résection des ces ganglions à contenu micro-métastatique avant la dissémination vers des métastases à distance; améliore la survie sans événement tumoral et peut guérir les malades [6,14]. Dans notre série l’atteinte ganglionnaire a été objectivée chez quatre malades; l’exérèse de la lame ganglionnaire a été réalisée chez deux et un curage extensif ganglionnaire a été indiqué chez deux autres; associé chez un parmi ces derniers à un curage retro-péritonéal ayant conduit à emporter le pédicule iliaque externe remplacé par un double pontage artériel et veineux iliaque externe; ce genre d’extension n’a pas été rencontré dans la littérature. Parmi ces quatre malades deux sont décédé par AVC, sans qu’un antécédent ou facteur de risque cardio-vasculaire ne soit connu chez ces malades. La seule explication retenue c’est éventuellement une hémorragie due a une métastase cérébrale.
CONCLUSIONS
Le mélanome acral est le mélanome le plus fréquent dans notre pratique. Son diagnostic est souvent tardif; ce qui conduit à un pronostic grave. L’indice de Breslow reste indispensable pour l’approche thérapeutique et pronostique de ces tumeurs. L’exérèse large reste le meilleur traitement associé au curage ganglionnaire inguinal en cas d’atteinte ganglionnaire.
REMERCIEMENTS
Nous tenons à remercier le Pr Seyidna Oumar Ely, dermato-cancérologue au Centre National d’Oncologie pour la confiance et pour la qualité de collaboration, nous remercions le Pr. Agrégé Khaled Boyé pour son aide précieuse dans le traitement de ces malades. Un merci à Mr. Cheikhna Jdoud; informaticien pour son aide.
Statement of Human and Animal Rights
All procedures followed were in accordance with the ethical standards of the responsible committee on human experimentation (institutional and national) and with the Helsinki Declaration of 1975, as revised in 2008.
Statement of Informed Consent
Informed consent was obtained from all patients for being included in the study.
BIBLIOGRAPHIE
1. Zainal AI, Zulkarnaen M, Norlida DK, Syed Alwi SA. Acral melanoma of the extremities:a study of 33 cases Sarawakian patients. Med J Malaysia. 2012;67:60-5.
2. Coulibaly DK. Thèse de Médecine, Facultéde Médecine, de Pharmacie et d’Odontostomatologie. Universitéde Bamako- Mali:2007- 2008.
3. Sue GS, Hanlon A, Lazova R, Narayan D. Case report:use of imiquimod for residual acral melanoma. BMJ Case Rep. 2014;2014:pii:bcr2014203826.
4. Liu J-F, Zhao L-R, Lu L-J, Chen L, Liu S-G, Gong X, Liu B. Limb Salvage Surgery following resection of a melanoma:Foot and ankle reconstruction using cutaneous flap. Oncol Lett. 2014;8:1966–72.
5. Scolyer RA, Long GV, Thompson JF. Evolving concept in melanoma classification and their relevance to multidisciplinary melanoma patient care. Molec Oncol. 20111;5:124-36.
6. Kosmidis C, Efthiamidis C, Anthimidis G, Grigoriou M, Vasiliadou K, Ioannidouet G, al. Acral Lentiginous Melanoma:A Case Control Study and Guidlines Updates. Case Rep Med. 2011;2011:670581.
7. Rashid OM, Chaum JC, Wolf LG, Brinster NK, Neifeld JP. Prognostic variables and Surgical management on Foot Melanoma:Review of a 25- years Institutional Experience. ISRN Dermatol. 2011;2011:384729.
8. Oh TS, Bae E, Ro KW, Seo SH, Son SW, Kim IH. Acral lentiginous melanoma developping during long-standing atypical melanosis:usefullness of dermatoscopy for detection of early acral melanoma. Ann Dermatol. 2011;23:400–4.
9. Bae JM, Kim HO, Park YM. Progression from in situ to Invasive Acral Lentiginous Melanoma. Ann Dermatol. 2009;21:185–8.
10. Lv J, Dai B, Kong Y, Shen X, Kong J. Acral melanoma in Chinese:A clinicopathological and prognostic study of 142 cases. Scien Rep. 2016;6:31432.
11. Roh MR, Kim J, Chung KY. Treatment and outcomes in acral location in Korean patients. Yonsei Med J. 2010;51:562–8.
12. Uehara J, Ito Y, Takahashi I, Honma M, Yamamoto AI, Matsuo S, et al. Case Rep Dermatol. 2010;2:201-6.
13. Caldeira Xavier-Júnior JC, Munhoz T, Souza V, Pires de Campos EB, Stolf HO, Alencar Marques ME. Focal invasivness in complete histological analyses of large acral lentiginous melanoma. Diagn Pathol. 2015;10:73.
14. Tseng JF, Tanabe KK, Gadd MA, Cosimi AB, Malt RA, Haluska FG, et al. Surgical management of primary cutaneous melanoma of the hands and feet. |Ann Surg. 1977;225:544-53.
15. Morton DL, Davtyan DG, Wanek LA, Foshag LJ, Cochran AJ. Multivariate analysis of the relationship between survival and the microstage of primary melanoma by Clark level and Breslow thickness. Cancer. 1993;71:3737-43.
16. Thörn M, Pontén F, Bergström R, Sparén P, Adami HO. Trends in tumour characteristics and survival of malignant melanoma 1960-84:a population-based study in Sweden. Br J Cancer. 1994;70:743-8.
17. Balch CM, Murad TM, Soong SJ, Ingalls AL, Halpern NB, Maddox WA. A multifactorial analysis of melanoma:prognostic histopathological features comparing Clark’s and Breslow’s staging methods. Ann Surg. 1978;188:732-42.
18. Maker AV, Iteld L. Closure of melanoma defects on the sole of the foot using glabrous skin:the end of the flap. Ann Surg Oncol. 2015;22:4081-2.
Notes
Source of Support: Nil
Conflict of Interest: None declared.


Comments are closed.