Les dermites du siège chez le nourrisson à Dakar: Etude de 205 cas
[Diaper dermatitis among the infant in Dakar: Study of 205 cases]
Boubacar Ahy Diatta, Rabak-Basba Mireille Nathalie Kabre, Salimatou Diallo Bèye, Fatimata Ly, Assane Kane
Department of Dermatology, Cheikh Anta Diop University of Dakar, Dakar, Senegal
Corresponding author: Dr. Boubacar Ahy Diatta, E-mail: ahydiatta@yahoo.com
Submission: 28.08.2017; Acceptance: 26.10.2017
DOI:10.7241/ourd.2017s.1
ABSTRACT
Background: Diaper dermatitis in infant is a common reason for dermatological consultation. The aim of this study was to describe the epidemiological, clinical, etiological and evolutionary aspects of diaper dermatitis in infant.
Materials and Methods: A cross-sectional descriptive study was conducted in three dermatology departments in Dakar. All infants [1-30 months] who are followed from October 1, 2015 to April 30, 2016 for diaper dermatitis was included.
Results: We collected 205 cases, a hospital frequency of 22.18%. The sex ratio was 1.02 and the mean age was 8.49 months. Diaper dermatitis was inflammatory in 67%, irritative in 18%, infectious in 12% and associated with general disease in 3%. Dermatitis was seborrheic in 51.7%, mycotic in 14.6% and associated with: acrodermatitis enteropathic in 4 cases and granuloma gluteale infantum in one case. Baby diapers were used in 93.7% by moms with a change of less than 6 times a day in 84.9%. The clinical outcome was favorable in 56.1%.
Conclusion: Diaper dermatitis in infant is a common infant dermatosis in Dakar. The multiple causes necessitate a rigorous diagnostic approach. Severity is related to association with general diseases.
Key words: Diaper dermatitis, Infant, Senegal
RÉSUMÉ
Introduction: Les dermites du siège du nourrisson est un motif fréquent de consultation dermatologique. L’objectif de notre étude était de décrire les aspects épidémiologiques, cliniques, étiologiques et évolutifs des dermites du siège du nourrisson.
Matériels et Méthodes: Une étude descriptive a été menée dans trois services de dermatologie à Dakar. Tous les nourrissons [1-30 mois] suivis du 1er Octobre 2015 au 30 Avril 2016 pour une dermite du siège étaient inclus.
Résultats: Nous avons colligé 205 cas, soit une fréquence hospitalière de 22,18%. Le sex- ratio était de 1,02 et l’âge moyen de 8,49 mois. Les dermites du siège étaient inflammatoire dans 67%, irritative dans 18%, infectieuse dans 12% et associée à une maladie générale dans 3%. La dermite était séborrhéique dans 51,7%, mycosique dans 14,6% et associée à : une acrodermatite entéropathique dans 4cas et un granulome glutéal dans un cas. Les couches étaient utilisées dans 93,7% par les mamans avec un changement de moins de 6 fois par jour dans 84,9%. L’évolution clinique était favorable dans 56,1%.
Conclusion: Les dermites du siège du nourrisson sont des dermatoses fréquentes chez le nourrisson à Dakar. Les causes multiples rendent nécessaire une démarche diagnostique rigoureuse. La gravité est liée à l’association avec des maladies générales.
Mots clés: Dermites du siège, Nourrisson, Dakar
INTRODUCTION
La dermite du siège est une dermatose commune caractérisée par une éruption inflammatoire aigue de la peau dans la zone des couches. C’est une affection fréquente chez le nourrisson avec un pic de fréquence entre 6 et 12 mois. Sa prévalence est estimée en France entre 10 à 15% des motifs de consultation [1]. Elle représente à Dakar 5% des dermatoses du nourrisson [2]. Les causes multiples nécessitent un examen physique minutieux qui permet une orientation étiologique. L’objectif de cette étude était de décrire les aspects épidémiologiques, cliniques, étiologiques et évolutifs des dermites du siège du nourrisson.
MATÉRIELS ET MÉTHODES
Nous avons réalisé une étude descriptive, transversale dans trois services de dermatologie à Dakar (Hôpital d’Enfants Albert Royer, Hôpital Aristide Le Dantec et Institut d’hygiène Sociale). Tous les dossiers des nourrissons âgés de 1 à 30mois suivis pour une dermite du siège du 1er Octobre 2015 au 30 Avril 2016 étaient recensés. Les données étaient recueillies à l’aide d’un questionnaire adressé à la mère. La fiche d’enquête comprenait des renseignements sociodémographiques, cliniques, thérapeutiques et évolutifs des nourrissons. L’évolution du traitement était évaluée dans un délai de 2 à 3 semaines voire 1mois. Elle était favorable en cas de régression de plus de 50% de l’érythème et des lésions associées. La saisie et l’analyse des données étaient effectuées avec le logiciel SPSS version 20.0.
RÉSULTATS
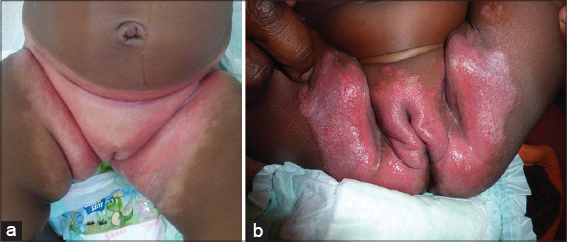
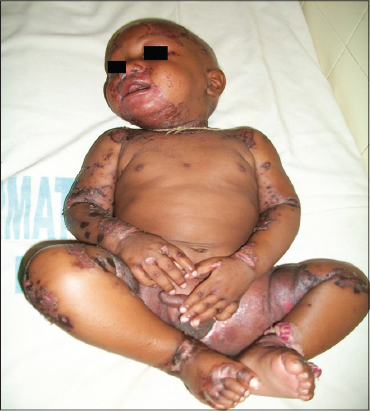
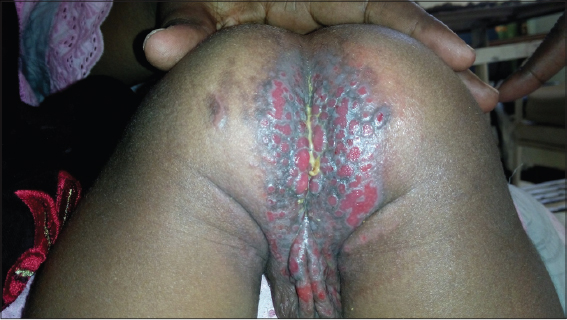
Nous avons colligé 205 cas de dermite du siège sur les 924 nourrissons qui ont été consultés durant la période d’étude, soit une fréquence hospitalière de 22,18%. Les enfants résidaient en zone urbaine dans 95,6% (N=196) et en milieu rural dans 4,4% (N=9). Le sex- ratio était de 1,02 (104garcons, 101filles). L’âge moyen était de 8,49 mois [1 -30 mois]. La tranche d’âge de moins de 6 mois représentait 45,85% (N=94). La prise en charge initiale était effectuée par un Dermatologue dans 29,75% (N=61), un Pédiatre dans 28,78% (N=59), un Infirmier dans 24,39% (N=50), un Généraliste dans 10,73% (N=22) et une Sage Femme dans 6,34% (N=13). La durée moyenne d’évolution des symptômes avant la consultation était inférieure à 1 mois dans 71 cas, entre 1 et 2 mois dans 74 cas et supérieure à 2 mois dans 60 cas. Les nourrissons avaient une atopie personnelle et familiale dans 42,4%, une diarrhée avant le début ou pendant les manifestations cliniques dans 28,3% et un prurit dans 37,6%. Les formes cliniques de dermite du siège étaient inflammatoires (67%), irritatives (18%), infectieuses (12%) et associées à une maladie générale (3%). Les causes étaient: irritative (16,1%) (Figs. 1a and 1b), séborrhéique (51,7%) (dont 3 cas de Leiner-Moussous), allergique (9,3%) (Figs. 2a and 2b), mycosique(14,6%) et associée à une maladie générale: une acrodermatite entéropathique (4cas) (Fig. 3) et un granulome glutéal (1cas) (Fig. 4). Les enfants présentant une acrodermite enteropathique avaient une hypozincémie inférieure à 270µg/l. Les traitements utilisés avant la consultation dermatologique étaient les suivantes: antifongiques (33%), dermocorticoïdes (21,5%), topiques en cuivre-zinc (12,7%), antibiotiques (11,12%), phytothérapie (3,27%) et émollients (3,41%). Les mamans utilisaient des couches jetables dans 93,7%. Le changement des couches était fait à moins de 6 fois par jour dans 84,9%. Les soins après les changes étaient faits avec des lingettes parfumées dans 44,4% ou avec de l’eau dans 42%. La prise en charge dermatologique consistait en une éducation thérapeutique sur les soins du siège et le traitement étiologique approprié. Les traitements utilisés en fonction de la cause sont illustrés sur le Tableau I. L’évolution clinique était favorable dans 56,1%.
DISCUSSION
Notre étude rapporte une fréquence élevée de la demande de soins des dermites du siège à Dakar avec une prévalence hospitalière de 22,18%. Cette fréquence élevée est aussi rapportée par d’autres auteurs de l’ordre de 16 à 70% [3]. Elle semble être liée aux habitudes de nettoyage du siège du nourrisson souvent par l’utilisation de lingettes et/ou des produits de soins contenant des substances irritantes et toxiques pour la peau [4]. La tranche d’âge de 1 à 6 mois était la plus touchée dans notre étude avec une moyenne d’âge de 8,49 mois. Cependant d’autres auteurs ont rapporté une fréquence plus élevée entre le 6ème et le 12ème mois [4]. Les dermites de contact allergique étaient survenues sur un terrain d’atopie personnelle ou familiale. Cette prédisposition pourrait expliquer en partie les réactions d’hypersensibilités aux adhésifs en caoutchouc, aux composants des couches jetables de même qu’aux lingettes parfumées utilisées pour le nettoyage du siège [5]. Parmi ces substances, le méthylisothiazolinone a été l’allergène le plus incriminé dans les lingettes parfumées [6]. Le coût onéreux des tests épicutanés ne nous a pas permis de confirmer les allergènes responsables de ces dermites de contact. Les formes cliniques inflammatoires étaient prédominantes (67%) dans notre étude contrairement aux études européennes qui rapportent une fréquence plus élevée des formes irritatives [1,3]. La diarrhée constitue un facteur aggravant de la dermite du siège. Elle est responsable de l’humidité, la macération et la surinfection cutanée infectieuse [4]. Les soins du siège et la prise en charge étiologique constituent les facteurs essentiels du traitement. L’utilisation des nouveaux modèles de couches jetables absorbantes contribue à réduire l’humidité du siège de l’enfant [5,6]. La poudre pour bébé n’est pas recommandée dans la zone des couches car elle favoriserait la surinfection bactérienne ou candidosique [7–9].
CONCLUSION
Les dermites du siège du nourrisson constituent une demande de soins fréquente à Dakar. Les causes multiples rendent nécessaire une démarche diagnostique rigoureuse. La gravité est liée à l’association à des maladies générales. L’éducation des parents sur les soins du siège contribuerait à améliorer le bien être du nourrisson.
RÉFÉRENCES
1. Lagiera L, Hautier JM, Raffina D, Lorettea N, Maruania A. Les dermites du siège du nourrisson. Ann Dermatol Venereol. 2015;142:54-61.
2. Akofa SP. Les dermatoses du nourrisson àDakar:Etude descriptive transversale. Mem Med Dakar. 2009;N°199.
3. Beguin A. L’érythème fessier:toujours d’actualité?Arch. Pédiatr. 2006;13:6-9.
4. Coughlin C, Eichenfield LF, Frieden IJ. Diaper dermatitis:Clinical characteristics and differential diagnosis. Pediatr Dermatol. 2014;31:19-24.
5. Counts JL, Helmes CT, Kenneally D. Modern disposable diaper construction:Innovations in performance help maintain healthy diapered skin. Clin Pediatr. 2014;53:10-13.
6. Admani S, Matiz C, Jacob SE. Methylisothiazolinone:a case of perianal dermatitis caused by wet wipes and review of an emerging pediatric allergen. Pediatr Dermatol. 2014;31:350-2.
7. Stamatas GN, Tierney N. Diaper Dermatitis:Etiology, Manifestations, Prevention, and Management. Pediatr Dermatol. 2014;31:1-7.
8. Humphrey S, Bergman JN. Practical management strategies for diaper dermatitis. Skin Therapy Letter. 2006;11:1-6.
9. Nield LS, Kamet D. Prevention, diagnosis, and management of diaper dermatitis. Clin Pediatr. 2007;46:480–6.
Notes
Source of Support: Nil
Conflict of Interest: None declared.


Comments are closed.