Maladie de Kawasaki: Premier cas togolais chez un enfant de 3 ans
[Kawasaki disease: First observation in a togolese child 3 years old]
Koussake Kombaté1,2, Julienne Noudé Teclessou1,2, Nadiédjoa Kokou Douti2,3, Bayaki Saka1,2, Abla Séfako Akakpo1,2, Abas Mouhari-Touré4,5, Garba Mahamadou1, Palokinam Pitche1,2
1Department of Dermatologic, Teaching Hospital of Lomé, Togo, 2Department of Health Sciences, University of Lomé, Togo, 3Department of Pediatrics, Teaching Hospital of Lomé, Togo, 4Department of Dermatologic, Teaching Hospital of Kara, Togo, 5Department of Health Sciences, University of Kara, Togo
ABSTRACT
Kawasaki disease, first cause of heart disease acquired in child in industrialized countries has been poorly described in Africa. We report a complete form of Kawasaki disease with dilatation of the coronary arteries in a patient. A 3 year old girl was seen in dermatology for persistent fever, itching and flaking broadcasts lasting for three weeks. At initial examination, she had a fever of 39.5°C, bilateral non-purulent conjunctivis, cheilitis, erythema and edema of the backs of the hands and feet moving toward membranous desquamation, non-purulent cervical lymphadenopathy and dilation of the coronary arteries. Acetylsalicylic acid and intravenous immunoglobulin allowed complete remission of clinical symptoms and regression of cardiac complications. This suggests that it is necessary to evoke Kawasaki disease in the presence of a fever in the long term that does not respond to the usual treatments accompanied by a rash and look for other manifestations of the disease.
Key words: Complete Kawasaki disease; Child; Lomé; Togo
RESUME
La maladie de Kawasaki, première cause de cardiopathie acquise de l’enfant dans les pays industrialisés, a été très peu décrite en Afrique. Nous rapportons une forme complète de la maladie de Kawasaki avec dilatation des artères coronaires chez une patiente. Une fillette de 3 ans était emmenée en dermatologie pour une fièvre persistante, un prurit et une desquamation diffuse évoluant depuis trois semaines. A l’examen, elle avait une fièvre à 39,5°C, une conjonctivite bilatérale, une chéilite, un érythème et oedèmes aux dos des pieds et des mains évoluant vers une desquamation en doigts de gants, des adénopathies cervicales aiguës non suppuratives et une dilatation des artères coronaires.L’administration d’acide acétylsalicylique et des immunoglobulines intraveineuses a permis une rémission complète des manifestations cliniques et une régression des complications cardiaques. Cette observation suggère qu’il il faut évoquer la maladie de Kawasaki en présence d’une fièvre au long cours qui ne répond pas aux traitements usuels accompagné d’une éruption cutanée et rechercher d’autres manifestations de la maladie.
Mots clés: Maladie de Kawasaki complète; Enfant; Lomé; Togo
INTRODUCTION
La maladie ou syndrome adéno-cutanéo-muqueux de Kawasaki est une vascularite fébrile aiguë systémique qui touche principalement le jeune enfant et le nourrisson [1]. Elle a été décrite pour la première fois en 1967 par Tomisaku Kawasaki [2] et constitue la première cause de maladie cardiaque acquise de l’enfant dans les pays industrialisés [3]. Elle survient dans 80% à 90% chez les enfants de moins de 5 ans [3–5].
Bien que rapportée de par le monde entier [3], la maladie de Kawasaki est plus fréquente dans les populations asiatiques, en particulier au Japon. En Afrique, des cas de la maladie de Kawasaki ont également été rapportés [6–10], mais aucun cas n’a concerné le Togo. Nous rapportons un premier cas de la maladie de Kawasaki chez un enfant de 3 ans traité efficacement avec des immunoglobulines intraveineuses et de l’acide acétylsalicylique.
CASE REPORT
Une fillette de 3 ans était emmenée en consultation dermatologique pour une fièvre persistante, un prurit et une desquamation diffuse évoluant depuis trois semaines. Cette fièvre était résistante aux traitements antipyrétiques, aux antibiotiques et aux antipaludéens usuels.
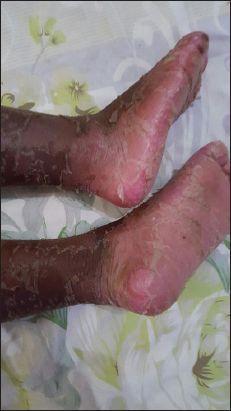
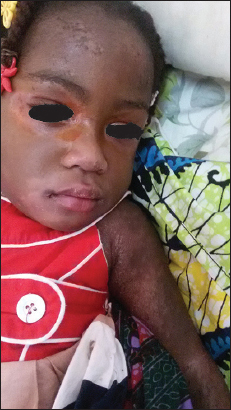
La fillette était née par césarienne d’une grossesse gémellaire monoamniotique monochoriale à terme et les suites de couches étaient simples. La soeur jumelle était en bonne santé apparente. Il n’y avait pas d’histoire familiale de maladie de Kawasaki. A l’examen, le poids (15Kg) et la taille (96 centimètre) étaient normales pour son âge. L’enfant était en mauvais état général, très irritable, avec une hyperthermie à 39°5C et des oedèmes aux dos des pieds et des mains. A l’examen, il y avait une érythrodermie avec accentuation de l’érythème au niveau des plis, des paumes des mains et des plantes des pieds (Fig. 1). On notait une desquamation en lambeau plus accentuée au cuir chevelu, avec un aspect en doigt de gants au niveau des mains et des pieds (Fig. 2), une excoriation diffuse, des érosions et des fissures au cou, plis axillaires, plis inguinaux et creux poplités. Il n’y avait pas d’inflammation cutanée au site de vaccination par le BCG. Le signe de Nikolski était absent. On notait également une chéilite avec des lèvres rouge sèche fissuraire et une langue dépapillée. La muqueuse oropharyngée était érythémateuse entrainant une dysphagie. La muqueuse oculaire était le siège d’une conjonctivite bilatérale non purulente avec hyperhémie (Fig. 3) et un érythème palpébral. On notait une mélanonychie avec onycholyse distale des ongles des pieds et des mains. Les lésions cutanées étaient associées à des adénopathies cervicales mesurant environ 3mm de grand axe mobiles de consistance ferme n’adhérant pas au plan profond. Il n’y avait pas de douleur ou de masse abdominale à la palpation. Le reste de l’examen physique était normal.
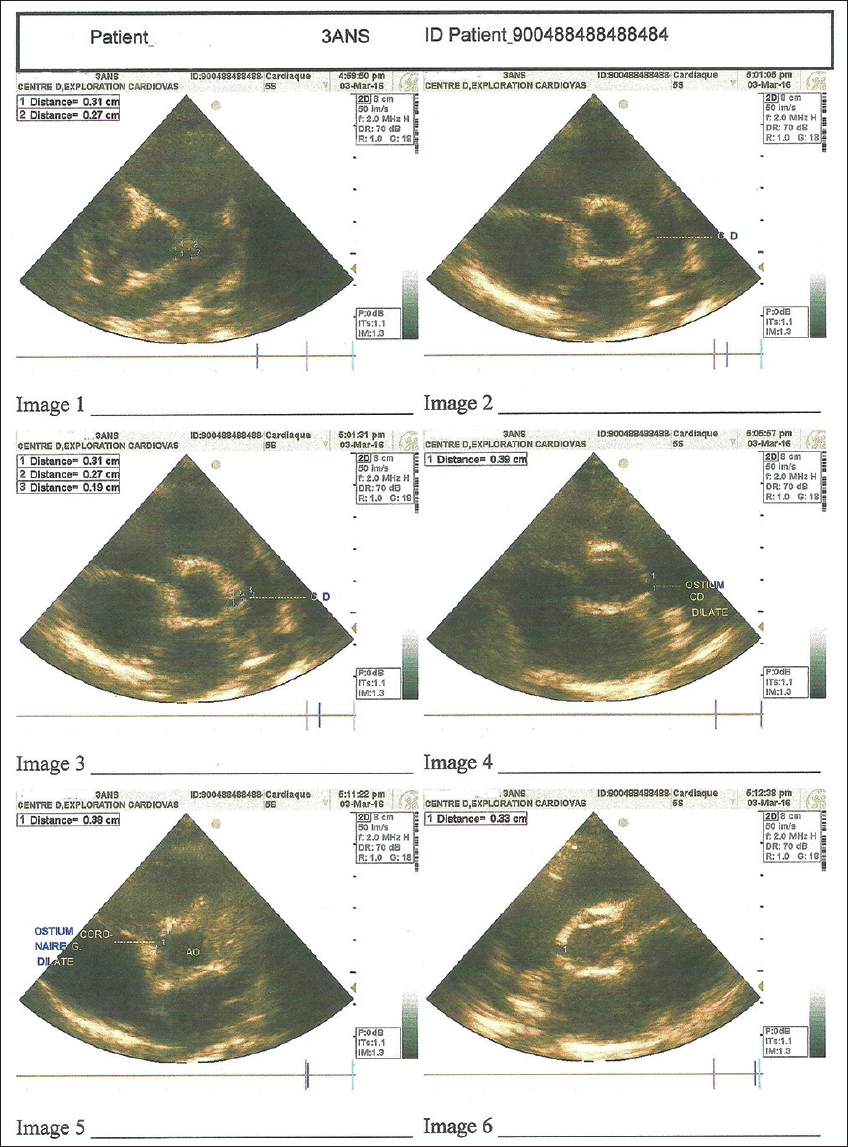
A la biologie, il y avait un syndrome inflammatoire avec une vitesse de sédimentation à 90 mm à la 1ère heure, la protéine C-réactive à 245,01mg/l, une hypo albuminémie à 27,5g/l. L’hémogramme notait une anémie normocytaire normochrome à 9,5g/dl, une thrombocytose à 840.000/mm3 et une hyperleucocytose à polynucléaires neutrophiles à 19.648 PNN/mm3. Les fonctions rénale et hépatique étaient normales. La sérologie VIH, la goutte épaisse à la recherche du Plasmodium falciparum, l’hémoculture et l’examen cytobactériologique des urines étaient négatives. L’échographie doppler cardiaque avait objectivé une dilatation des artères coronaires droite (ostium coronaire droit = 3,5 à 3,9 millimètre, tronc droit = 4mm) et gauche (ostium coronaire gauche: 3,5mm à 3,8mm, tronc gauche 3,6mm) (Fig. 4).
Nous avons retenu le diagnostic de la maladie de Kawasaki en phase de complication cardiovasculaire et mis la patiente sous Immunoglobuline intraveineuse à la dose unique de 2g/kg à passer par paliers en 12 heures associée 75mg/kg/j d’acide acétylsalicylique.
L’évolution était favorable avec une apyrexie à la 48heures, une régression progressive de l’érythrodermie. Le contrôle échographique fait un mois après a noté une régression de la dilatation des artères coronaires droit (ostium coronaire droit = 3 mm tronc =2,4mm) et gauche (ostium coronaire gauche =3mm tronc = 2,6mm).
DISCUSSION
Le diagnostic de maladie de Kawasaki avait été retenu devant la présence chez un enfant de 3 ans: i) d’une fièvre à 39,5°C persistante et ne répondant pas aux antipyrétiques et antibiotiques usuels; ii) d’une conjonctivale bilatérale non purulente; iii) de lésions buccales à type de chéilite avec des lèvres rouge sèche fissuraire et une langue dépapillée; iv) d’un érythème et oedèmes aux dos des pieds et des mains évoluant vers une desquamation en doigts de gants; v) d’un exanthème scarlatiniforme et vi) d’adénopathies cervicales aigues non suppuratives, La maladie de Kawasaki est une vascularite fébrile aigue systémique dont la physiopathologie encore mal connue est probablement liée à la production importante de cytokines pro inflammatoires probablement en réponse à un agent infectieux, chez des patients génétiquement prédisposés [1]. En effet, le risque de survenue de la maladie chez les jumeaux est de 13% et les cas rapportés de maladie de Kawasaki chez les enfants de parents ayant eu la maladie dans l’enfance supportent également le rôle des facteurs génétiques [1]. Dans notre observation, la deuxième jumelle était indemne et il n’y avait pas d’histoire de maladie de Kawasaki chez les parents.
Elle survient dans 80 à 90% des cas chez les enfants de moins de 5 ans [3], ce qui est concordant avec l’âge de notre patiente. Une série congolaise de 11 cas de maladie de Kawasaki rapporte une moyenne d’âge de 16,5 ± 5,9 mois [10].
La maladie de Kawasaki est caractérisée par un polymorphisme clinique et une absence de signes para cliniques spécifiques d’où des difficultés diagnostiques et une élaboration de critères diagnostiques qui sont au nombre de six [2,11]. Le diagnostic est probable si cinq de ces six critères sont présents.
Comme dans notre observation, neuf des 11 patients de la série congolaise avaient une forme complète avec la présence des six critères diagnostiques [10]. Aucune biologie n’est spécifique de la maladie de Kawasaki. Cependant, une hyperleucocytose à polynucléaires neutrophile, une anémie normocytaire, une thrombocytose à la deuxième semaine, une élévation de la vitesse de sédimentation et de la C-réactive protéine sont souvent rapportés [11]. L’élévation de la C-réactive protéine et la thrombocytose étaient rapporté respectivement dans 41% de cas et 100% de cas chez les patients ayant une maladie de Kawasaki dans une étude cas-témoins en Inde [12]. Chez notre patiente, ces anomalies biologiques étaient présentes notamment un syndrome inflammatoire biologique, une hyperleucocytose à polynucléaires neutrophiles et une thrombocytose.
L’atteinte cardiaque fait toute la gravité de la maladie de Kawasaki. Elle était retrouvée chez 48,2% des patients en Inde [12]. Au Congo, l’échographie cardiaque avait été réalisé chez un seul patient, 34 jour après le début de la maladie, et était normale [7]. Chez notre patiente, l’échographie cardiaque notait une dilatation des artères coronaires témoignant d’un diagnostic assez tardif. La rareté et la méconnaissance de la maladie expliquent les errances diagnostiques qui ont contribué au retard diagnostique. Les complications cardiaques de la maladie de Kawasaki à type de dilatation des artères coronaires ou d’anévrisme coronarienne surviennent chez 15% à 25% des patients non traités [11]. Ces complications constituent la principale cause de la morbi-mortalité de la maladie à long terme [1]. La survenue d’un anévrysme est favorisée par un âge supérieur à 8 ans, un taux de plaquettes inférieur à 350000/mm3 et surtout l’administration tardive des immunoglobulines, après 10 jours de fièvre [4].
Les immunoglobulines intraveineuses restent le traitement de choix de cette affection et permet de diminuer le risque de survenue des anévrysmes [1]. Cependant, le coût élevé de ce traitement et sa non disponibilité dans les pays en développement limitent sont utilisation. Dans les séries de cas rapportés en Afrique, seul l’acide acétylsalicylique a été utilisé [7,10].
L’utilisation de l’acide acétylsalicylique est surtout nécessaire pour diminuer les risques de thrombose coronarienne pendant la phase aiguë, et doit être continuée à dose faible à distance de la phase aigue de la maladie.
Chez notre patiente, nous avons associé un traitement à base d’immunoglobulines et d’acide acétylsalicylique. La non disponibilité au Togo des immunoglobulines et leur coût très élevé ont contribué à retarder la prise en charge de notre patiente. En effet les immunoglobulines ont été commandées en France.
Malgré le retard dans la prise en charge, l’évolution à été favorable chez notre patiente avec une régression progressive de la dilatation des artères coronaires au contrôle échographique. L’administration même tardive d’immunoglobulines semble bénéfique, comme le suggère une étude multicentrique française dans laquelle les complications cardiovasculaires sévères sont en réalité rares et l’évolution des atteintes cardiaques est le plus souvent favorable [9].
CONCLUSION
La maladie de Kawasaki est une affection cosmopolite. Cependant sa rareté en Afrique subsaharienne peu s’expliquer par un sous diagnostic des cas. Il faut y penser devant une fièvre persistante ne répondant pas aux traitements habituels, des lésions cutanées distales associées à une atteinte muqueuse, et rechercher les autres critères cliniques. Le traitement repose sur les immunoglobulines associées à l’acide acétylsalicylique et doit être institué tôt afin de limiter les complications cardiaques.
REFERENCES
1. Newburger JW, Takahashi M, Gerber MA, Gewitz MH, Tani LY, Burns JC, Diagnosis, treatment, and long-term management of Kawasaki disease: a statement for health professionals from the Committee on Rheumatic Fever, Endocarditis and Kawasaki Disease, Council on Cardiovascular Disease in the Young, American Heart AssociationCirculation 2004; 110: 2747-71.
2. Cimaz R, Lega JC, La maladie de KawasakiRev Prat 2007; 57: 1985-8.
3. Kawasaki T, Acute febrile mucocutaneous syndrome with lymphoid involvement with specific desquamation of the fingers and toes in childrenArerugi 1967; 16: 78-
4. Rakotovao DN, Miandrisoa RM, Ramanitrarivo VL, Rakotonirina G, Rakotomamonjy SP, Imbert P, Kawasaki disease: a case report from MadagascarMed Trop 2008; 68: 637-9.
5. Yunjia Tang, Xiang Gao, Jie Shen, Ling Sun, Wenhua Yan, Epidemiological and Clinical Characteristics of Kawasaki Disease and Factors Associated with Coronary Artery Abnormalities in East China: Nine Years ExperienceJ Trop Ped 2016; 62: 6-93.
6. Condat JM, Chauvet J, Mourrieras P, Syndrome de Kawasaki chez un nourrisson ivoirien: premier cas africainNouv Presse Med 1981; 10: 25-
7. Mouko A, Nkoua JL, Louaka-Samba C, Ball Mamadou, Senga P, Le syndrome de Kawasaki:àpropos de deux cas observés àBrazzavilleBull Soc Pathol Exot 2001; 2: 109-111.
8. Barabe P, Mbaye E, Peghini M, Brullard B, Gueye PM, Premier cas sénégalais de maladie de KawasakiPresse Med 1987; 16: 1977-8.
9. Mahdhaoui A, Tabarki B, Bouraoui H, Majdoub MA, Mahdhaoui N, Jeridi G, Manifestations cardiovasculaires du syndrome de Kawasaki: Apport de l’échocardiographie dans le diagnostic et l’évolutionTunis Med 2003; 81: 879-84.
10. Mabiala Babela JR, Ollandzobo Ikobo LC, Nika RE, Moyen G, Study of 11 new cases of Kawasaki disease CongoleseBull Soc Pathol Exot 2015; 108: 250-4.
11. Singh S, Kawasaki T, Kawasaki Disease: An Indian PerspectiveIndian Ped 2009; 46: 563-7.
12. Suresh N, Varadarajan V V, Ranjith MS, Kawasaki disease in south India: a prospective, case–control studyAnn of Trop Ped 2007; 27: 277-83.
Notes
Source of Support: Nil
Conflict of Interest: None declared.





Comments are closed.