Reactive erythema multiforme as atypical manifestation of leprosy. Case report
María Lorena Re Domínguez, Beatriz Di Martino Ortiz, Mirtha Rodríguez Masi, Oilda Knopfelmacher Domínguez, Lourdes Bolla de Lezcano
ABSTRACT
The clinical course of leprosy is often interrupted by reactions, which are acute inflammatory episodes that can be classified as type I or type II. Type II reactions may occur as skin lesions resembling erythema multiforme (EM), which conventionally has been associated mainly with existing drug allergies or viral infections. However, differential diagnostic criteria of the different causal agents of multiform erythema remain controversial. We present an unusual case of a male patient whose first manifestation of leprosy has been a type II reaction, multiform erythema support.
Key words: Leprosy; erythema multiforme; reactional State
Eritema multiforme reaccional como manifestación atípica de lepra. Reporte de caso
María Lorena Re Domínguez, Beatriz Di Martino Ortiz, Mirtha Rodríguez Masi, Oilda Knopfelmacher Domínguez, Lourdes Bolla de Lezcano
Cátedra de Dermatología, Hospital de Clínicas, Facultad de Ciencias Médicas, Universidad Nacional de Asunción-Paraguay
RESUMEN
El curso clínico de la Lepra se interrumpe a menudo por reacciones lepromatosas, que son episodios inflamatorios agudos que pueden ser clasificados como de tipo I o de tipo II. Las reacciones de tipo II pueden presentarse como lesiones cutáneas que se asemejan al eritema exudativo multiforme (EEM), el cual clásicamente ha sido asociado principalmente con alergias a medicamentos o infecciones virales preexistentes. Sin embargo, los criterios diagnósticos diferenciales de los diversos agentes causales de EEM siguen siendo controvertidos. Presentamos el caso atípico de un paciente masculino, cuya primera manifestación de Lepra ha sido un eritema exudativo multiforme reaccional.
Palabras claves: Lepra; eritema multiforme; estado reaccional
INTRODUCCIÓN
La Lepra es una enfermedad infecciosa crónica causada por el bacilo intracelular obligado Mycobacterium leprae. Aunque ha disminuido la incidencia de esta enfermedad, no lo ha hecho tanto como se esperaba, a pesar de la introducción de la poliquimioterapia (rifampicina, dapsona y clofazimina) por la Organización Mundial de Salud (OMS) hace tres décadas. Esto ha llevado a que siga siendo un importante problema de salud pública en numerosos países subdesarrollados [1,2]. En Paraguay, según datos del Programa Nacional de Control de Lepra en el año 2013 se reportaron 408 casos nuevos, lo que corresponde a una tasa de 6,11 casos por 100.000 habitantes; además se reportó, una tasa de prevalencia de 0,76 casos por 10.000 habitantes [2].
El curso crónico de la Lepra, se interrumpe a menudo por reacciones, que son respuestas inflamatorias agudas que pueden ocurrir antes, durante o después de la poliquimioterapia.
El riesgo estimado de que un paciente con Lepra experimente al menos un episodio de reacción puede ser tan alto como 60% en pacientes multibacilares (MB) sometidos a poliquimioterapia (PQT), según algunas series (Nery et al. 1998) [3]. Estas reacciones han sido clasificadas como:
- Reacción Tipo I: caracterizada por la reactivación de lesiones antiguas y la aparición de nuevas lesiones que presentan placas eritematosas infiltradas, y que están frecuentemente acompañadas por daño neural. Afecta a pacientes con las formas Borderline de la Lepra. Las reacciones que se desplazan hacia el polo tuberculoide se llaman de ascenso (o reacción reversal). Las reacciones que se desplazan hacia el polo lepromatoso se llaman de descenso. Ambas son efecto de la hipersensibilidad retardada (en la clasificación de Gell y Coombs corresponden a la reacción de tipo IV) [1]. La reacción de tipo 1 se origina por el aumento de la respuesta inmunitaria mediada por células contra los antígenos de M. leprae, con mayor expresión de citocinas del patrón Th1, como la IL-1β, TNFα e INFγ [4].
- Reacción Tipo II: que incluyen al Eritema Nodoso Leproso (ENL), Eritema Multiforme y al Fenómeno de Lucio. Estas reacciones ocurren más frecuentemente en Hansen Lepromatoso (HL) y con menor incidencia en Hansen Borderline Lepromatoso (HBL), en pacientes con o sin tratamiento y se deben a la formación de complejos inmunes antígeno-anticuerpo que se depositan en los tejidos produciendo respuestas inflamatorias agudas en piel, nervios y órganos, y está mediada por la liberación de TNFα y las IL6, IL8 y IL10. En la clasificación de Gell y Coombs corresponde a las reacciones de tipo III [1,3,4].
En los casos de ENL, aparecen nódulos cutáneos eritematosos dolorosos, asociados con síntomas sistémicos inflamatorios, incluyendo fiebre, malestar general, anorexia, iritis, orquitis, linfadenopatía y generalmente neuritis [1,5].
Aunque las lesiones necróticas a veces se han observado en las reacciones de tipo II, pocos casos de eritema multiforme se informaron como estado reaccional de la Lepra [1].
EM se ha observado en relación con muchas otras enfermedades, incluyendo infecciones por el virus del herpes, chlamydia y con el uso de fármacos; tal es así que esta entidad, sigue siendo idiopática en al menos el 35% de los pacientes afectados. Varias lesiones, tales como máculas, pápulas, vesículas y ampollas, están presentes, pero la lesión denominada “en diana o en blanco de tiro” es la característica principal del EM [1].
Las reacciones de tipo 1 y de tipo 2 se pueden presentar hasta en 30% y 20% de los pacientes con enfermedad de Hansen, respectivamente.
Las reacciones son la principal causa de daño neural en la lepra y producen anestesia y deformidades permanentes en las manos y en los pies [4].
CASO CLÍNICO
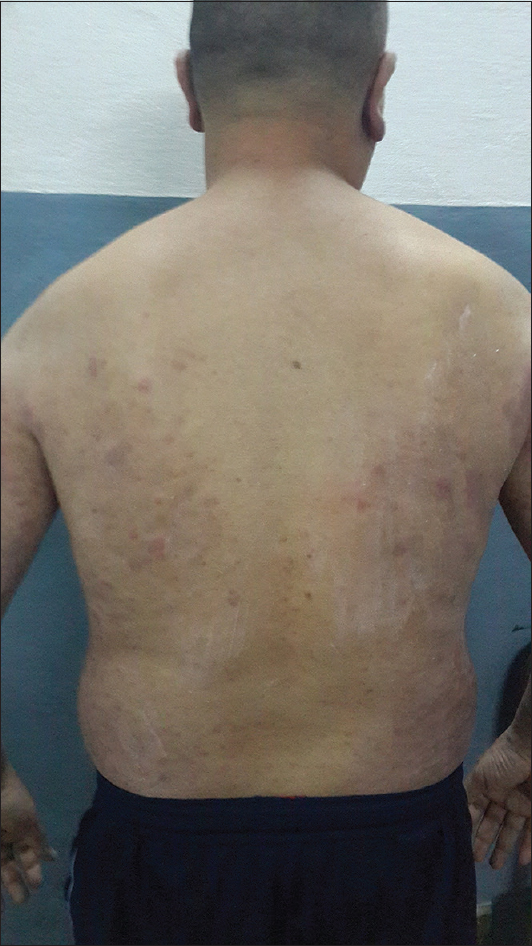
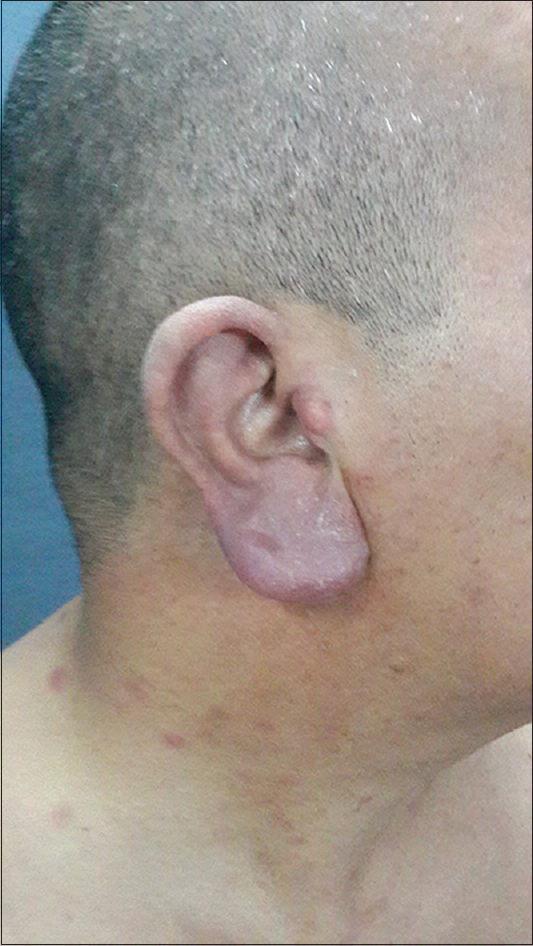
Varón, 41 años, militar, procedente de medio urbano del Paraguay, sin patologías de base conocidas con cuadro de tres meses de evolución de lesiones sobre elevadas violáceas en todo el cuerpo, en ocasiones dolorosas y que cursa con episodios de sensación febril y de lesiones de contenido líquido claro que drenan espontáneamente. Al examen físico se observa una dermatosis diseminada a tórax, abdomen y extremidades, constituida por placas redondeadas eritematovioláceas, de entre 1 y 3 cm de diámetro, de bordes regulares y límites difusos, algunas exulceradas, otras con costras hemáticas y otras centradas por ampollas de contenido líquido blanquecino, en blanco de tiro (Figs. 1 y 2). Se observa también infiltración de lóbulos de ambas orejas (Fig. 3). Sensibilidades táctil y térmica conservadas.
Figure 1: Clínica. Placas redondeadas infiltradas eritematovioláceas, de entre 1 y 3 cm de diámetro, de bordes regulares y límites difusos, que asientan en tórax
Figure 2: Clínica. Placas redondeadas infiltradas eritematosas, de entre 1 y 3 cm de diámetro, de bordes irregulares y límites difusos, algunas exulceradas, otras centradas por ampollas de contenido blanquecino, en blanco de tiro que asientan en antebrazos
Figure 3: Clínica. Pápulas de 5 a 8 mm eritematosas en región cervical. Infiltración de lóbulo de la oreja
Hemograma, glicemia, hepatograma y perfil renal normales. Baciloscopía positiva (4+) para BAAR (linfa cutánea del lóbulo de la oreja).
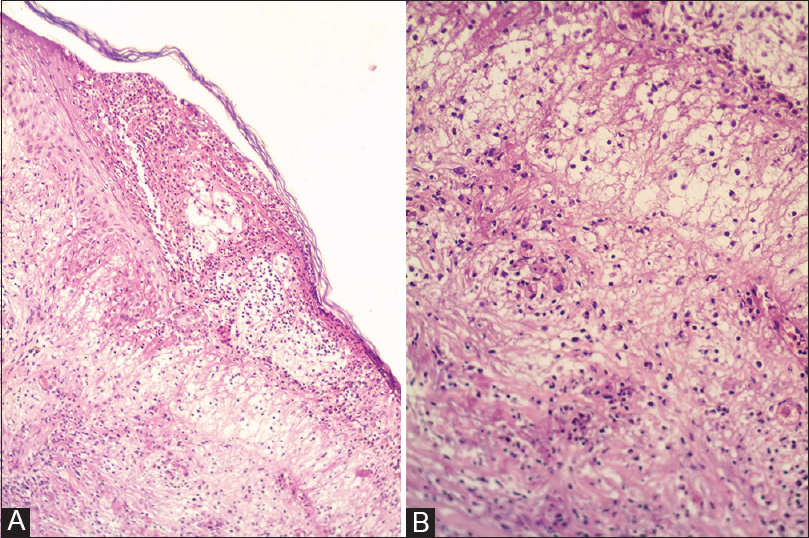
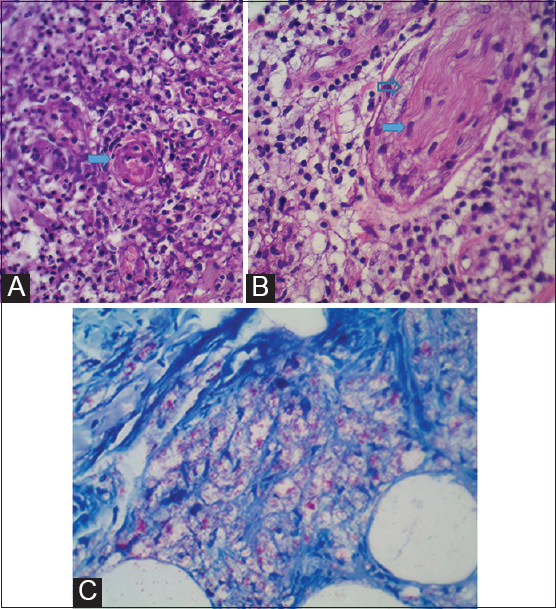
A la histopatología se observa ampolla subcórnea de contenido fibrino leucocitario, infiltrado dérmico superficial y profundo, constituido por histiocitos espumosos de disposición perivascular, perineural y perifolicular, acompañado de un denso infiltrado neutrofílico sobreimpuesto. Se ven además imágenes de vasculitis leucocitoclástica (necrosis fibrinoide e infiltrado neutrofílico intraparietal). Coloración de Ziehl Neelsen positiva para BAAR (4+, bacilos fragmentados) (Figs 4AB y 5ABC).
Figure 4: Histopatología. A. Ampolla subcórnea de contenido fibrino leucocitario (HE 4X). B. A mayor aumento (HE 20X)
Figure 5: Histopatología. A. Infiltrado dérmico superficial y profundo, constituido por histiocitos espumosos, acompañado de un denso infiltrado neutrofílico sobreimpuesto. Necrosis fibrinoide de la pared vascular e infiltrado neutrofílico intraparietal (flecha) (HE40X). B. Infiltrado dérmico de histiocitos espumosos perineural (el nervio se halla señalizado con una flecha y el infiltrado que irrumpe en él con una flecha hueca) (HE 40a). C. BAAR 4+, bacilos fragmentados (ZN 40X)
Diagnóstico final: Eritema Exudativo Multiforme Reaccional.
Se inicia tratamiento según esquema multibacilar de la OMS (Rifampicina, Clofazimina y Dapsona) e Ibuprofeno con buena evolución de las lesiones.
Se obtuvo el consentimiento informado del paciente.
Antes del estudio, el paciente dio consentimiento escrito para el examen y la biopsia, tras haber sido informado sobre el mismo y el objetivo de éste.
DISCUSSIÓN
El EM es una variante poco frecuente de la reacción Lepromatosa de tipo II, que se presenta mayoritariamente como pápulas y placas eritematosas en blanco de tiro centradas por ampollas; casi invariablemente se caracteriza por vasculitis de los vasos sanguíneos pequeños, daño endotelial, depósito de fibrina, y extravasación de glóbulos rojos [3,5].
En un estudio realizado por Miranda A., et al en Brasil [1], de 600 casos de reacciones lepromatosas de tipo II, 27 correspondían a EM, lo que representa una frecuencia de 4,5%; de entre éstos, 8 pacientes (30%) presentaron lesiones de EM como como la primera manifestación de la lepra; once pacientes (40%) se encontraban realizando tratamiento PQT y 8 pacientes (30%) desarrollaron EM después del alta. Dieciocho pacientes (66,6%) presentaron lesiones típicas vesico-ampollares, mientras que los otros pacientes diagnosticados se presentan con diversas lesiones cutáneas eritematosas en forma de placas, pápulas y úlceras. En el caso de nuestro paciente, se presenta el EM como debut de la Lepra, manifestándose con las típicas lesiones vesicoampollares y en blanco de tiro.
En cuanto a los hallazgos histopatológicos de las lesiones de EM reaccional, se describen leve a moderado engrosamiento de la epidermis, ligera espongiosis y exocitosis, variable cantidad de células apoptóticas, ampollas intra epidérmicas, edema en dermis superficial en asociación con infiltrado celular de linfocitos, neutrófilos y macrófagos espumosos conteniendo bacilos fragmentados, que van desde numerosos en los pacientes no tratados, y escasos en los pacientes que ya recibieron algún tratamiento. Los haces de nervios invariablemente exhiben una serie de cambios histológicos, en particular el engrosamiento del perineuro, infiltración por células inflamatorias y la presencia de BAAR [1,6,7].
En la serie de Miranda A., et al [1], los cambios vasculares fueron evidentes en todos los casos, encontrándose angiogénesis (85,1%), dilatación de vasos (81,4%), congestión de linfáticos (66,6%), células inflamatorias (predominantemente linfocitos) invadiendo la pared (88.8%), interrupción de la capa elástica dentro de las arteriolas (50%), presencia de leucocitos polimorfonucleares circundante a los vasos (96,2%), oclusión de la luz por células endoteliales hipertróficas o fibrina (51,8%) y BAAR dentro de la pared (37%).
Estos cambios vasculares observados en las lesiones EM son similares a los descritos en la hipodermis dentro de las lesiones de ENL y sugieren que los micro vasos dérmicos (principalmente capilares y vénulas) representan objetivos pertinentes en las lesiones de EM y de ENL durante la patogénesis de la lepra y podrían representar variantes de reacciones de tipo II provocados por las variaciones de un mecanismo patogénico común [1,6,7].
La histopatología de nuestro caso, concuerda casi con la totalidad de los hallazgos anátomo patológicos antes mencionados, siendo diagnósticos la ampolla subcórnea, el infiltrado de histiocitos espumosos a los que se les sobre imponen neutrófilos, la infiltración neural, la imagen de vasculitis leucocitoclástica y la presencia de BAAR en su forma fragmentada.
Existen publicaciones que plantean que las reacciones vasculonecróticas de la Lepra constituyen un espectro de reacción, encontrándose en un polo el fenómeno de Lucio y en el otro el Eritema Nodoso Lepromatoso necrótico [8].
La frecuencia a nivel mundial de las reacciones varía considerablemente, pero entre un 25-50% de pacientes tendrán reacciones en algún momento durante el curso de su enfermedad [9]. Alrededor del 50% de los pacientes con HL y 25% de los pacientes con HBL tendrán reacciones de tipo 2 antes del inicio de la terapia multidrogas [10].
En un estudio realizado en Paraguay en dos centros dermatológicos de referencia en un período de 7 años, de un total de 256 pacientes con diagnóstico de Lepra, 79 presentaron leprorreacciones, lo que constituye el 31%; predominando en el sexo masculino, siendo la franja etaria más afectada la comprendida entre los 20 y 60 años; el índice bacilar predominante fue alto (3 – 4+). La forma clínica en la que se observó el mayor número de reacciones fue la de HL con el 74% de los casos, siendo la forma más frecuente la reacción de tipo 2, y dentro de ésta, el ENL puro 67% de los casos. En dicha serie el EM puro representaba sólo el 3,8% de los casos reaccionales [11]. En otra serie realizada en Paraguay durante un período de 10 años, de 250 pacientes con diagnóstico de lepra, el 30,4% presentó algún episodio reaccional, siendo el más frecuente, la reacción tipo 2, y dentro de ésta el eritema nodoso leproso [12].
CONCLUSIÓN
El eritema multiforme es considerado una variante poco frecuente de la reacción Lepromatosa de tipo II, cuya identificación recaerá casi exclusivamente en el dermatólogo, por lo que resulta imperioso tenerlo presente de tal forma a no retrasar el diagnóstico de Lepra y del estado reaccional, lo cual es crucial para prevenir las discapacidades causadas por la afectación neural que acompañan a estos episodios.
CONSENT
Written informed consent was obtained from the patient for publication of this case report and any accompanying images. A copy of the written consent is available for review by the Editor-in-Chief of this journal.
BIBLIOGRAFÍA
1. Miranda AM, Antunes SL, Nery JA, Sales AM, Pereira MJ, Sarno EN, Erythema multiforme in leprosyMem Inst Oswaldo Cruz 2012; 107: 34-42.
2. Alvarenga de Morra M, Programa Nacional de Control de Lepra. ParaguayAño 2013; Disponible en: http://www.vigisalud.gov.py/index.php?option=com_content&view=category&id=13&Itemid=101.
3. Munoz Molina L, Constanza Corrales L, Hernández Barbosa R, Navarrete OJ, La lepra: patología con conciencia históricaEnf Inf Microbiol 2013; 33: 32-43.
4. Nova J, Sánchez G, Reacciones por lepraBiomédica 2013; 33: 99-106.
5. Han X, Jessurun J, Severe Leprosy Reactions Due to Mycobacterium lepromatosisAm J Med Sci 2013; 345: 65-69.
6. Lockwood DN, Nicholls P, Smith WC, Das L, Barkataki P, van Brakel W, Comparing the Clinical and Histological Diagnosis of Leprosy and Leprosy Reactions in the INFIR Cohort of Indian Patients with Multibacillary LeprosyPLoS Negl Trop Dis 1012; 6: e1702.
7. Eickelmann M, Steinhoff M, Metze D, Tomimori-Yamashita J, Sunderkötter C, Erythema leprosum after treatment of Lepromatous LeprosyJ Dtsch Dermatol Ges 2010; 8: 450-3.
8. Fogagnolo L, de Souza EM, Cintra ML, Velho PE, Vasculonecrotic Reactions in LeprosyBraz J Infect Dis 2007; 11: 378-82.
9. Lezcano L, Di Martino B, Rodríguez M, Knopfelmacher O, Bolla L, Eritema multiforme reaccional. Descripcion de tres casos clinicosLeprol Fontilles 2008; 26: 311-8.
10. Ramos L, Aldama O, Di Martino B, Bolla L, Aldama A, Mendoza G, Estudio clinico y epidemiologico de las leprorreacciones en dos servicios de dermatologia del Paraguay. Periodo 2003-2009Fontilles 2010; 27: 451-8.
11. Vijendran P, Verma R, Vasudevan B, Mitra D, Badad A, Neema S, Rare atypical presentation in type 2 Lepra reaction: a case seriesInt J Dermatol 2014; 53: 323-6.
12. Martínez G, Di Martino B, Bolla L, Características clínico epidemiológicas de la lepra en la catedra de dermatología del hospital de Clínicas – Paraguay. Periodo 2003 – 2013Fontilles Rev Leprol 2013; 29: 181-9.
Notes
Source of Support: Nil
Conflict of Interest: None declared.

Comments are closed.